मार्गदर्शन
तीव्र सेरेब्रोवास्कुलर दुर्घटना (एसीवी) के कारण विविध हैं:
- तनाव;
- वंशानुगत प्रवृत्ति;
- शराब का सेवन;
- धूम्रपान;
- कुपोषण(पशु वसा, नमक की बहुतायत);
- हृदय रोग (उच्च रक्तचाप, एथेरोस्क्लेरोसिस, अलिंद फिब्रिलेशन, एनजाइना पेक्टोरिस);
- अन्य रोग (मधुमेह, मोटापा);
- जन्मजात संवहनी विकृति (एवीएम, संवहनी धमनीविस्फार);
- आसीन जीवन शैली;
- रक्त वाहिकाओं में उम्र से संबंधित परिवर्तन;
- हार्मोनल असंतुलन (महिलाओं में रजोनिवृत्ति के दौरान, रक्त वाहिकाओं की रक्षा करने वाले एस्ट्रोजेन का स्तर कम हो जाता है)।
स्ट्रोक से मृत्यु प्रारंभिक पोस्ट-स्ट्रोक अवधि और हेमोरेज से पुनर्वास की प्रक्रिया में दोनों हो सकती है।
स्ट्रोक मृत्यु दर आँकड़े
रक्तस्रावी (20%) और इस्केमिक (या मस्तिष्क रोधगलन, 80% मामलों के लिए लेखांकन) स्ट्रोक के वेरिएंट संभव हैं। तीव्र अवधि में मृत्यु की संभावना रक्तस्रावी रूप से बढ़ जाती है।
स्ट्रोक मृत्यु दर सीधे इसके प्रकार पर निर्भर करती है, साथ ही साथ रोग, लिंग और रोगी की उम्र, सहवर्ती विकृति की उपस्थिति, सामान्य स्थिति, समयबद्धता और चिकित्सा देखभाल की पूर्णता पर निर्भर करती है।
रूस में आँकड़ों के अनुसार, इंट्रासेरेब्रल रक्तस्राव के साथ, मृत्यु दर सबराचनोइड रूपों की तुलना में अधिक है। पुराने रोगियों में मृत्यु दर अधिक होती है। पुरुषों की तुलना में महिलाएं स्ट्रोक से 10% अधिक बार मरती हैं।

विश्व सांख्यिकी
इस्केमिक रूप में, स्ट्रोक से मृत्यु अधिक बार एथेरोटोमोटिक, कार्डियोम्बोलिक या स्ट्रोक के हेमोडायनामिक वेरिएंट के साथ होती है। लैकुनर या माइक्रोओक्लूसिव स्ट्रोक शायद ही कभी घातक होता है।
बड़े पैमाने पर या बार-बार मस्तिष्क रक्तस्राव से मृत्यु दर का एक उच्च प्रतिशत देखा जाता है। तीसरा स्ट्रोक अक्सर आखिरी होता है। बड़े पैमाने पर स्ट्रोक या मस्तिष्क रोधगलन के साथ, गंभीर अपरिवर्तनीय परिणाम होते हैं और बचने की संभावना कम हो जाती है।

एक प्रतिकूल रोग का निदान प्रकट होता है जब श्वसन और हृदय गतिविधि के नियमन के केंद्र रोग प्रक्रिया में शामिल होते हैं। यह ब्रेनस्टेम या सेरिबैलम में न्यूरॉन्स की मृत्यु के कारण होता है। कार्डियक और रेस्पिरेटरी अरेस्ट के कारण व्यक्ति की मौत हो जाती है।
क्लिनिक
बायां गोलार्द्ध शरीर के दाहिने आधे हिस्से का समन्वय करता है, विश्लेषणात्मक क्षमताओं, सोच, भाषण के लिए जिम्मेदार है।
व्यापक इस्कीमिक आघातबाईं ओर निम्नलिखित पैथोलॉजिकल परिवर्तन दिखाई देते हैं:
- पक्षाघात, दाईं ओर पक्षाघात;
- दाहिनी आंख की दृश्य गड़बड़ी;
- मोटर वाचाघात (भाषण उच्चारण में कठिनाई);
- संवेदी वाचाघात (किसी और के भाषण को समझने में असमर्थता);
- संज्ञानात्मक कार्यों का उल्लंघन, तार्किक सोच;
- मानसिक परिवर्तन।
ऐसा माना जाता है कि बाईं ओर के स्ट्रोक वाले मरीज़ उपचार के लिए बेहतर प्रतिक्रिया देते हैं।
दाहिने गोलार्द्ध को नुकसान का परिणाम होता है:
- बाएं तरफा पक्षाघात, पक्षाघात;
- संग्रहीत भाषण के साथ अल्पकालिक स्मृति में गिरावट;
- भावनात्मक अपर्याप्तता;
- अंतरिक्ष में अभिविन्यास का विकार।
मृत्यु के कारण
ब्रेन स्टेम संरचनाओं को नुकसान के कारण हो सकते हैं:
- सेरिबैलम और मस्तिष्क स्टेम में रक्तस्राव;
- गहरी मस्तिष्क संरचनाओं का इस्किमिया;
- मस्तिष्क के निलय में रक्तस्राव, अपवाही रीढ़ की हड्डी के टैम्पोनड का कारण बनता है, मस्तिष्कमेरु द्रव का बिगड़ा हुआ संचलन, हाइड्रोसिफ़लस, एडिमा और मस्तिष्क स्टेम का विस्थापन;
- सेरेब्रल एडिमा मस्तिष्क संरचनाओं के अव्यवस्था का कारण बनती है और खोपड़ी के फोरामेन मैग्नम में ट्रंक को वेजिंग करती है।

स्ट्रोक में मृत्यु का कारण एक सहवर्ती विकृति हो सकती है, जैसे कि मायोकार्डियल रोधगलन, फुफ्फुसीय हृदय विफलता और अन्य।
मौत के अग्रदूत
रोगनिरोधी प्रतिकूल लक्षण हैं जो रोगी की मृत्यु की उच्च संभावना का संकेत देते हैं।
उदाहरण के लिए, ट्रंक और सेरिबैलम में संकेतों के साथ, रोगी की मृत्यु 70-80% होती है।
ये हैं लक्षण:
- चेतना का विकार;
- इस्केमिक स्ट्रोक के शुरुआती संकेत - बिगड़ा हुआ समन्वय, अस्थिर चाल, व्यापक आंदोलनों;
- रोगी बात करने, हिलने-डुलने में सक्षम नहीं है, वह केवल अपनी पलकें खोलने और बंद करने में सक्षम है, जो हो रहा है उसकी समझ बनी रहती है;
- निगलने की गड़बड़ी, यह संकेत ग्रेड 4 कोमा के लिए विशिष्ट है, रोग का निदान प्रतिकूल है, मृत्यु दर 90% है;
- हाथ, पैर के आंदोलनों पर कोई नियंत्रण नहीं, आंदोलनों के समन्वय की कमी, मांसपेशियों की हाइपरटोनिटी, ऐंठन मरोड़;
- थर्मोरेग्यूलेशन के लिए जिम्मेदार न्यूरॉन्स को नुकसान के कारण 40 0 से अधिक अतिताप, दवा के लिए खराब रूप से उत्तरदायी है, ठंडा समाधानों के आसव से तापमान कम किया जा सकता है, सिर को ठंड से लपेटा जा सकता है;
- आंखों के आंदोलनों की कोई समकालिकता नहीं है, उनके पेंडुलम दोलन दिखाई देते हैं, "गुड़िया की आंख" का एक लक्षण;
- हेमोडायनामिक मापदंडों का उल्लंघन - उच्च रक्तचाप, टैचीकार्डिया, अतालता हो सकती है, ब्रैडीकार्डिया के आगमन के साथ, रोग का निदान और भी बिगड़ जाता है;
- सांस लेने के पैथोलॉजिकल प्रकार: कुसमाउल (शोर, गहरी), चेयेन-स्टोक्स (उथली सांस के बाद गहरी सांसों का दिखना), बायोट (सांसों के बीच लंबा ब्रेक)।
रोगी की मृत्यु से पहले के ये लक्षण महत्वपूर्ण केंद्रों के न्यूरॉन्स की मृत्यु का संकेत देते हैं।
एक रोगी में कोमा के विकास के साथ, बचने की संभावना तेजी से गिरती है, 3-4 डिग्री के कोमा के साथ, केवल 10% रोगी ही जीवित रहते हैं। रोगी जो कोमा से बचने में कामयाब रहे, वे उन जटिलताओं के कारण मर सकते हैं जो बिस्तर पर पड़े रोगियों की विशेषता हैं।
यहाँ उनकी सूची है:
- शैय्या व्रण;
- कंजेस्टिव निमोनिया;
- फुफ्फुसीय अंतःशल्यता;
- मूत्र पूति;
- गुर्दे की विफलता, निर्जलीकरण।
इन जटिलताओं की रोकथाम रक्तस्राव की शुरुआत के क्षण से शुरू होनी चाहिए और पुनर्वास प्रक्रिया के दौरान जारी रहनी चाहिए।

जीवन समर्थन उपकरण
जब एक कोमा में रोगी लंबे समय तक वेंटिलेटर पर होता है, तो उपकरण को डिस्कनेक्ट करने का निर्णय रिश्तेदारों की सहमति से कमीशन के आधार पर किया जाता है। रूस में आंकड़े बताते हैं कि स्ट्रोक के बाद 4 महीने कोमा में रहने के बाद कुछ ही इससे बाहर निकल पाते हैं। पर्याप्त देखभाल के साथ, ऐसे रोगियों के अस्तित्व को कई वर्षों तक बढ़ाना संभव है।
मृत्यु के लक्षण
यदि रोगी की मृत्यु स्ट्रोक से हुई है, तो ऐसे संकेत हैं जिनके द्वारा इसकी शुरुआत के पहले मिनटों से मृत्यु का पता लगाया जा सकता है:
- किसी भी उत्तेजना के लिए कोई प्रतिक्रिया नहीं;
- सजगता की हानि, जिसमें कॉर्नियल, फैली हुई पुतलियाँ, प्रकाश के प्रति उनकी प्रतिक्रिया की कमी शामिल है;
- लक्षण बिल्ली जैसे आँखें(जब नेत्रगोलक को निचोड़ा जाता है, तो पुतली अंडाकार हो जाती है), कॉर्निया का धुंधलापन और सूखना;
- सांस की कमी, दिल की धड़कन।
जब क्लिनिकल मौत के लक्षण दिखाई देते हैं, तो पुनर्जीवन का संकेत दिया जाता है। उन्हें तुरंत शुरू किया जाना चाहिए, क्योंकि 5-10 मिनट के बाद मस्तिष्क कोशिकाओं की अपरिवर्तनीय मृत्यु होती है, उनके ठीक होने की संभावना के बिना।
यदि पुनर्जीवन प्रभावी नहीं था, तो जैविक मृत्यु के लक्षण प्रकट होते हैं:
- शरीर के तापमान में गिरावट;
- लाश के धब्बे;
- कठोरता के क्षण;
- ऊतक का टूटना।

रूस के लिए सांख्यिकी
स्ट्रोक के बाद मृत्यु विभिन्न कारणों से हो सकती है। मृत्यु दर की रोकथाम का उद्देश्य सेरेब्रल रक्तस्राव को रोकना है, जो रोगियों की मृत्यु के कारण रूस में दूसरे स्थान पर है।
 में पिछले साल कास्ट्रोक और सेरेब्रोवास्कुलर रोग की समस्या सबसे जरूरी होती जा रही है। दुनिया में हर साल ब्रेनस्ट्रोक पंद्रह मिलियन से अधिक लोगों को अपनी चपेट में ले लेता है। निवासियों की दृष्टि में स्ट्रोक बुजुर्गों की बीमारी है। लेकिन अब स्ट्रोक हर साल कम उम्र का होने लगा है, अधिक से अधिक स्ट्रोक तीस या चालीस में होते हैं गर्मियों के लोग. यह भी याद रखना चाहिए कि रोगी जितना बड़ा होगा, स्ट्रोक के विकसित होने का जोखिम उतना ही अधिक होगा। हाल के वर्षों में, कार्डियोवैस्कुलर सिस्टम की तीव्र अपर्याप्तता के साथ अस्पताल में भर्ती मरीजों की संरचना बदलना शुरू हो गई है: मायोकार्डियल इंफार्क्शन वाले मरीजों के रूप में स्ट्रोक वाले रोगियों की संख्या लगभग दोगुनी हो गई है। कई वर्षों तक, बीमारी के परिणाम प्रतिकूल रहते हैं: लगभग चालीस प्रतिशत रोगियों की बीमारी की शुरुआत के बाद पहले वर्ष में मृत्यु हो जाती है, लगभग अस्सी प्रतिशत लोग जिन्हें स्ट्रोक हुआ है वे स्थायी रूप से अक्षम रहते हैं। स्ट्रोक की संख्या के मामले में रूस दुनिया में दूसरे स्थान पर है।
में पिछले साल कास्ट्रोक और सेरेब्रोवास्कुलर रोग की समस्या सबसे जरूरी होती जा रही है। दुनिया में हर साल ब्रेनस्ट्रोक पंद्रह मिलियन से अधिक लोगों को अपनी चपेट में ले लेता है। निवासियों की दृष्टि में स्ट्रोक बुजुर्गों की बीमारी है। लेकिन अब स्ट्रोक हर साल कम उम्र का होने लगा है, अधिक से अधिक स्ट्रोक तीस या चालीस में होते हैं गर्मियों के लोग. यह भी याद रखना चाहिए कि रोगी जितना बड़ा होगा, स्ट्रोक के विकसित होने का जोखिम उतना ही अधिक होगा। हाल के वर्षों में, कार्डियोवैस्कुलर सिस्टम की तीव्र अपर्याप्तता के साथ अस्पताल में भर्ती मरीजों की संरचना बदलना शुरू हो गई है: मायोकार्डियल इंफार्क्शन वाले मरीजों के रूप में स्ट्रोक वाले रोगियों की संख्या लगभग दोगुनी हो गई है। कई वर्षों तक, बीमारी के परिणाम प्रतिकूल रहते हैं: लगभग चालीस प्रतिशत रोगियों की बीमारी की शुरुआत के बाद पहले वर्ष में मृत्यु हो जाती है, लगभग अस्सी प्रतिशत लोग जिन्हें स्ट्रोक हुआ है वे स्थायी रूप से अक्षम रहते हैं। स्ट्रोक की संख्या के मामले में रूस दुनिया में दूसरे स्थान पर है।
जिन रोगियों को स्ट्रोक हुआ है वे बाद में सामान्य जीवन में वापस नहीं आ सकते हैं, वे लंबे समय तक बिस्तर पर पड़े रहते हैं और काम करने की क्षमता खो देते हैं। रोग मौलिक रूप से परिवार की स्थिति को बदल देता है। इस संबंध में, समय पर एंजियोलॉजी का तत्काल कार्य प्रभावी निवारक कार्यक्रमों का विकास करना है।
जानकारीपूर्ण और सुरक्षित तरीकेपकड़े अल्ट्रासाउंड डायग्नोस्टिक्ससेरेब्रल वाहिकाओं की स्थिति का अंदाजा लगाने में सक्षम, वे आपको समय पर ढंग से धमनियों और एथेरोस्क्लेरोटिक सजीले टुकड़े की महत्वपूर्ण संकीर्णता का पता लगाने की अनुमति भी देते हैं। यदि आवश्यक हो, रेडियोपैक एंजियोग्राफी और सीटी स्कैनमस्तिष्क के ऊतकों और रक्त वाहिकाओं की स्थिति के बारे में डॉक्टरों की राय से पूरक। एक आधुनिक प्रयोगशाला जल्दी से कोलेस्ट्रॉल के स्तर, जमावट और रक्त चिपचिपाहट के संकेतक निर्धारित कर सकती है। स्ट्रोक के लिए किसी और चीज की पहचान करने में सक्षम होने के लिए ये डेटा आवश्यक हैं।
कई विशेषज्ञ इस निष्कर्ष पर पहुंचे कि उपचार की पसंद कैरोटिड धमनियों में एथेरोस्क्लेरोटिक सजीले टुकड़े की उपस्थिति, मस्तिष्क वाहिकाओं की संरचना और रक्त परिसंचरण की विशेषताओं और प्रकृति के साथ-साथ मधुमेह मेलेटस और धमनी जैसे सहवर्ती रोगों से प्रभावित होती है। उच्च रक्तचाप।
बहुत महत्व के परिचालन जोखिम कारक हैं जो आक्रामक हेरफेर के दौरान नैदानिक परिणाम निर्धारित करते हैं। सर्जरी से पहले हर मरीज की जांच होनी चाहिए। इस तरह के ऑपरेशन को सहने के लिए मस्तिष्क के ऊतकों की संभावना की पहचान करने के लिए यह आवश्यक है। यदि अध्ययन में सर्जरी के दौरान स्ट्रोक के उच्च जोखिम की पहचान की गई है, तो इसे अस्थायी बाईपास के तहत किया जाना चाहिए। यह तकनीक उन लोगों को भी संचालित करने में मदद करती है जो गंभीर रूप से बीमार हैं।
यह याद रखना चाहिए कि प्रभावी चिकित्सा और प्रणालीगत धमनी दबाव के स्तर का नियंत्रण बीमार लोगों के जीवित रहने के महत्वपूर्ण कारक हैं।
चिकित्सा विज्ञान के उम्मीदवार लेव मैनवेलोव, रूसी चिकित्सा विज्ञान अकादमी के न्यूरोलॉजी के वैज्ञानिक केंद्र
स्टेंडल ने कहा, "एक भी अवसर न चूकें - जीवन छोटा है।" 59 वर्ष की आयु में, महान फ्रांसीसी लेखक का जीवन छोटा हो गया: एक आघात।
बड़े पैमाने पर स्ट्रोक में मस्तिष्क की गणना टोमोग्राफी। एक प्रकाश स्थान संचार संबंधी विकारों का एक क्षेत्र है।
स्ट्रोक का जोखिम कई कारकों पर निर्भर करता है। उनके योगदान का लगभग अनुमान ही लगाया जा सकता है।
कैरोटिड धमनियां मस्तिष्क को खिलाने के लिए विशेष रूप से महत्वपूर्ण हैं, उनके लुमेन को संकीर्ण करना या इसे पूरी तरह से बंद करना मस्तिष्क के लिए बहुत खतरनाक है और इससे स्ट्रोक हो सकता है।
जब पट्टिका का आकार बढ़ जाता है और रक्त प्रवाह धीमा हो जाता है, तो प्लेटलेट्स उससे "चिपक" जाते हैं। इस तरह एक थ्रोम्बस बनता है, जो रोड़ा पैदा कर सकता है - काम से मस्तिष्क रक्त की आपूर्ति का हिस्सा बंद कर दें।
मोटापा मानदंड।
उम्र के आधार पर शारीरिक गतिविधि के दौरान नाड़ी की दर (अधिकतम का 60-70%)।
तीव्र सेरेब्रोवास्कुलर दुर्घटना, यानी स्ट्रोक, मस्तिष्क की सबसे गंभीर संवहनी बीमारी है। हमारे देश में हर साल स्ट्रोक के 450 हजार से ज्यादा मामले दर्ज किए जाते हैं। पहले तीन हफ्तों में, 35% तक रोगियों की मृत्यु हो जाती है, और पहले वर्ष के अंत तक यह दुखद आंकड़ा 50% तक बढ़ जाता है। स्ट्रोक से बचे लोगों में से केवल 20% ही काम पर लौटते हैं। बाकी विकलांगों के कठिन भाग्य का इंतजार कर रहे हैं।
मस्तिष्क के संवहनी रोगों को रोकने के लिए, आपको यह जानना होगा कि उनके विकास में क्या योगदान होता है ...
मस्तिष्क के संवहनी रोगों और हृदय के संवहनी रोगों के लिए, जोखिम कारक काफी हद तक समान होते हैं। उन्हें आंतरिक और बाहरी में विभाजित किया जा सकता है। उदाहरण के लिए, मोटापा, मधुमेह मेलेटस, बढ़ी हुई आनुवंशिकता (स्ट्रोक, दिल का दौरा, करीबी रिश्तेदारों में उच्च रक्तचाप), लिंग, उम्र आंतरिक कारक हैं। भावनात्मक तनाव, गतिहीन जीवन शैली, बुरी आदतें (शराब का सेवन, धूम्रपान), प्रतिकूल पर्यावरणीय परिस्थितियां बाहरी हैं।
जोखिम कारकों को एक अन्य विशेषता के अनुसार भी विभाजित किया जा सकता है: अनियमित (उम्र, लिंग, जाति) और प्रभाव के लिए उत्तरदायी (कुपोषण, कमी) शारीरिक गतिविधिधूम्रपान, शराब का दुरुपयोग)।
आयु और लिंग।स्ट्रोक की आवृत्ति उम्र पर निर्भर करती है, प्रत्येक बाद के दशक में पिछले एक की तुलना में दोगुनी हो जाती है।
उड़ान। बुजुर्गों (60 वर्ष और अधिक) में 45 वर्ष से कम आयु के लोगों की तुलना में स्ट्रोक होने की संभावना 17 गुना अधिक होती है। यह साबित हो चुका है कि महिलाओं में पुरुषों की तुलना में 10-20 साल बाद स्ट्रोक होता है। पुरुषों में एथेरोस्क्लेरोसिस में सेरेब्रल इंफार्क्शन महिलाओं की तुलना में लगभग 30% अधिक बार होता है।
ऋतु और जलवायु।स्ट्रोक और इससे मृत्यु दर मौसम संबंधी स्थितियों और वर्ष के समय पर निर्भर करती है। हृदय रोगों वाले लोगों के लिए, सबसे प्रतिकूल महीने सर्दी और वसंत हैं। इस अवधि के दौरान, अक्सर मौसम, वर्षा, वायुमंडलीय दबाव में महत्वपूर्ण उतार-चढ़ाव, हवा के तापमान और हवा में ऑक्सीजन सामग्री में तेज बदलाव होता है। तापमान में अचानक परिवर्तन की अवधि के दौरान सेरेब्रल संचलन का उल्लंघन अधिक बार होता है।
धमनी का उच्च रक्तचाप।अक्सर, मस्तिष्क के तीव्र और जीर्ण संवहनी रोगों के विकास का तत्काल कारण धमनी उच्च रक्तचाप होता है। लेकिन आप इससे लड़ सकते हैं।
आइए उच्च रक्तचाप के उपचार के लिए मुख्य नियमों को दोहराएं (उपस्थित चिकित्सक, बेशक, उनके बारे में बात करते हैं, लेकिन रोगी हमेशा उनकी सलाह का पालन नहीं करते हैं)।
उपचार एक दवा की न्यूनतम खुराक के साथ शुरू होना चाहिए। यदि उपाय पर्याप्त प्रभावी नहीं है, यहां तक कि खुराक में वृद्धि के साथ, उपस्थित चिकित्सक किसी अन्य समूह से दवा का चयन करता है या इससे भी बेहतर, एक संयुक्त उपचार निर्धारित करता है। साइड इफेक्ट के मामले में, दवा को भी बदला जाना चाहिए। लंबे समय तक काम करने वाले उत्पादों का उपयोग करना बेहतर होता है, जो एक बार लगाने पर 24 घंटे तक प्रभाव देते हैं।
रोगी उपचार की प्रभावशीलता को नियंत्रित कर सकता है, विशेष रूप से दवा की खुराक चुनते समय, घर पर रक्तचाप को मापकर। समय-समय पर, वर्ष में कम से कम दो बार, अस्पताल में या बाह्य रोगी आधार पर रक्तचाप की दैनिक निगरानी करना बहुत महत्वपूर्ण है। नमक सीमित होना चाहिए - प्रति दिन 5 ग्राम से अधिक नहीं।
रक्तचाप कम करने वाली दवाएं हर दिन ली जानी चाहिए, अधिमानतः एक ही समय पर। दवा की खुराक को समायोजित करें ताकि रक्तचाप बहुत अधिक न गिरे। मस्तिष्क के गंभीर संवहनी घावों के मामले में, सिस्टोलिक (ऊपरी) रक्तचाप का स्तर 135-150 मिमी एचजी के भीतर बनाए रखा जाना चाहिए। कला।, मस्तिष्क के प्रभावित क्षेत्रों में रक्त की आपूर्ति में गिरावट को रोकने के लिए।
यह ध्यान में रखा जाना चाहिए कि मस्तिष्क के पुराने संवहनी रोगों में,
उच्च रक्तचाप मूल्यों की ओर सेरेब्रल रक्त प्रवाह का ऑटोरेग्यूलेशन। वेसल्स इसमें कमी की तुलना में दबाव में वृद्धि को बेहतर ढंग से सहन करते हैं। इस मामले में, सेरेब्रल जहाजों की प्रतिक्रियाशीलता परेशान होती है, यानी विस्तार या संकीर्ण करने की क्षमता, जो जीभ के नीचे 0.25 मिलीग्राम नाइट्रोग्लिसरीन लेने के बाद अल्ट्रासाउंड द्वारा प्रकट होती है। सेरेब्रल वाहिकाओं की प्रतिक्रियाशीलता में कमी अक्सर 60 वर्ष की आयु से अधिक होती है।
जोखिम कारकों में शॉर्ट-एक्टिंग दवाओं के साथ धमनी उच्च रक्तचाप का अनियमित उपचार शामिल है (आमतौर पर यह उच्च रक्तचाप से ग्रस्त संकटों में किया जाता है); फैलाना, मस्तिष्क और उसके एडिमा के पदार्थ में फोकल परिवर्तन, गणना या चुंबकीय अनुनाद इमेजिंग के दौरान पता चला; दिल के बाएं वेंट्रिकल का हाइपरट्रॉफी (इज़ाफ़ा)।
यदि मस्तिष्क के जहाजों की प्रतिक्रियाशीलता बनी रहती है, तो मस्तिष्क के पुराने संवहनी रोगों वाले रोगियों को सिस्टोलिक (ऊपरी) रक्तचाप को प्रारंभिक स्तर के 20% और डायस्टोलिक (कम) - 15% तक कम करने की सलाह दी जाती है। सेरेब्रल रक्त प्रवाह के नियमन की प्रणाली के स्पष्ट उल्लंघन के साथ, सिस्टोलिक रक्तचाप को प्रारंभिक स्तर के 15% और डायस्टोलिक - 10% तक कम करना बेहतर होता है।
स्ट्रोक के जोखिम को कम करने में विभिन्न वर्गों की एंटीहाइपरटेंसिव दवाओं की प्रभावशीलता भिन्न होती है। कैल्शियम विरोधी और मूत्रवर्धक बेहतर काम करते हैं। उनकी तुलना में एंजियोटेंसिन-परिवर्तित एंजाइम अवरोधक और β-ब्लॉकर्स कम प्रभावी होते हैं।
ऐसा माना जाता है कि धमनी उच्च रक्तचाप स्ट्रोक के जोखिम को 3-4 गुना बढ़ा देता है। धमनी उच्च रक्तचाप के ठीक से चयनित उपचार के साथ, स्ट्रोक का खतरा 2 गुना कम हो जाता है।
दिल की बीमारी।कुछ भी जो हृदय के कामकाज को बाधित करता है, मस्तिष्क को ऑक्सीजन और पोषक तत्वों की अपर्याप्त आपूर्ति का कारण बन सकता है। यह इस्केमिक स्ट्रोक के विकास के लिए आवश्यक शर्तें बनाता है।
हृदय रोग में स्ट्रोक का एक अन्य कारण थ्रोम्बोइम्बोलिज्म है। इन मामलों में, हृदय की गुहाओं में थक्के बनते हैं - रक्त के थक्के। वे रक्तप्रवाह के साथ यात्रा करते हैं और मस्तिष्क में धमनियों को रोक सकते हैं।
इस्केमिक स्ट्रोक के पांचवें हिस्से का कारण दिल की विफलता है, और कोरोनरी हृदय रोग उनके विकास के जोखिम को लगभग 2 गुना बढ़ा देता है।
मायोकार्डियल रोधगलन, कोरोनरी हृदय रोग, हृदय वाल्व रोग, विभिन्न अतालता, महाधमनी के एथेरोस्क्लेरोसिस और सिर की मुख्य धमनियां (कैरोटिड और वर्टेब्रल धमनियां), हृदय की कोरोनरी धमनियां जो इसे रक्त की आपूर्ति करती हैं, रक्त के थक्कों के गठन का कारण बन सकती हैं . वाल्व के cicatricial परिवर्तन और कैल्सीफिकेशन के साथ रक्त के थक्के हो सकते हैं। अतालता के साथ, अटरिया और निलय के हृदय कक्ष बड़े जहाजों में धकेले गए रक्त से पूरी तरह से मुक्त नहीं होते हैं। नतीजतन, रक्त हृदय में स्थिर हो जाता है, जिससे रक्त के थक्के भी बन जाते हैं। दिल के बाएं वेंट्रिकल की अतिवृद्धि के साथ स्ट्रोक का खतरा बढ़ जाता है - इसकी दीवार का मोटा होना, जो आमतौर पर धमनी उच्च रक्तचाप में देखा जाता है।
यह साबित हो चुका है कि हृदय और रक्त वाहिकाओं के रोगों वाले रोगियों का नियमित उपचार स्ट्रोक के विकास की संभावना को काफी कम कर देता है। ऐसा करने के लिए, सबसे पहले, आपको रक्तचाप का इष्टतम स्तर बनाए रखने, रक्त के थक्के, कोलेस्ट्रॉल और रक्त शर्करा की निगरानी करने, शारीरिक रूप से सक्रिय रहने, आहार का पालन करने और चिकित्सा सिफारिशों के अनुसार दवाएं लेने की आवश्यकता है।
मधुमेह।इस बीमारी के साथ, न केवल कार्बोहाइड्रेट, बल्कि वसा और प्रोटीन चयापचय भी प्रभावित होता है, ऑटोइम्यून और हार्मोनल परिवर्तन नोट किए जाते हैं, रक्त के रियोलॉजिकल गुण और शरीर में महत्वपूर्ण पदार्थों की एकाग्रता बदल जाती है।
मधुमेह मेलेटस में सेरेब्रल वाहिकाओं में विविध परिवर्तनों में संवहनी स्वर (डायस्टोनिया) का उल्लंघन, विभिन्न कैलिबर के जहाजों के घाव शामिल हैं।
टाइप 2 मधुमेह वाले पुरुषों में स्ट्रोक का जोखिम 3 गुना और महिलाओं में 5 गुना अधिक होता है, जिन्हें यह बीमारी नहीं थी। मरीजों को एक आहार का पालन करने और निर्धारित एंटीडायबिटिक दवाएं लेने की आवश्यकता होती है। 40 वर्ष से अधिक आयु के सभी व्यक्तियों को ब्लड शुगर टेस्ट करवाना चाहिए, भले ही वे कैसा महसूस कर रहे हों। मरीजों को एक विशेष उपकरण के साथ अपने शर्करा के स्तर की निगरानी करने की आवश्यकता होती है और एक डायरी रखनी होती है जिसमें शर्करा का स्तर और उपचार दर्ज किया जाता है।
धूम्रपान।यह बुरी आदत हृदय रोग के खतरे को दोगुना कर देती है। यह फेफड़ों, पाचन तंत्र और मौखिक गुहा के कैंसर से होने वाली 60-85% मौतों का कारण है। यदि माता-पिता धूम्रपान करते हैं, तो न केवल मौजूदा, बल्कि भविष्य के बच्चों का स्वास्थ्य भी तेजी से बिगड़ता है।
निकोटीन, कार्बन मोनोऑक्साइड और अन्य पदार्थों के प्रभाव में (कुल धूम्रपान में 3400 से अधिक यौगिक होते हैं), रक्त की संरचना में परिवर्तन जल्दी होता है। रक्तचाप बढ़ जाता है, हृदय गति बढ़ जाती है।
धूम्रपान करने वाले व्यक्ति का हृदय प्रतिदिन धूम्रपान न करने वाले व्यक्ति के हृदय की तुलना में 12-15 हजार अधिक संकुचन करता है। दिल के संचालन का ऐसा गैर-किफायती तरीका इसके समय से पहले खराब होने का कारण बनता है। धूम्रपान करने वालों को कार्डियक अतालता का खतरा अधिक होता है, एट्रियल फाइब्रिलेशन तक, जो स्ट्रोक या अचानक मौत का कारण बन सकता है। निकोटिन वैसोस्पस्म, धमनियों की दीवारों में परिवर्तन का कारण बन सकता है।
चूंकि धूम्रपान रक्तचाप बढ़ाता है, धूम्रपान करने वालों में मस्तिष्क रक्तस्राव का जोखिम धूम्रपान न करने वालों की तुलना में 2.5 गुना अधिक होता है। अमेरिकी वैज्ञानिकों ने गणना की है कि 60 वर्ष की आयु के लोग जिन्होंने 40 वर्षों तक धूम्रपान किया है, धूम्रपान न करने वालों की तुलना में गंभीर एथेरोस्क्लेरोसिस विकसित होने का जोखिम लगभग 3.5 गुना बढ़ जाता है।
विश्व स्वास्थ्य संगठन के विशेषज्ञों की समिति का मानना है कि तंबाकू के धुएँ की मात्रा को वास्तव में कम सिगरेट पीने, उथली साँस लेने, बड़े सिगरेट बट्स छोड़ने से कम किया जा सकता है (क्योंकि सबसे हानिकारक घटकसिगरेट पीने से तम्बाकू का धुआँ बढ़ जाता है), प्रत्येक सिगरेट से कम कश लेना, प्रत्येक कश के बाद मुँह से सिगरेट निकालना।
बेशक, धूम्रपान तुरंत बंद करना सबसे अच्छा है। लेकिन यह संभव है, मनोवैज्ञानिकों के अनुसार, धूम्रपान करने वाले को विनाशकारी औषधि के साथ और धीरे-धीरे बिदाई की आवश्यकता और संभावना के विचार में लाने के लिए।
धूम्रपान का नशीली दवाओं के उपचार, सबसे पहले, तम्बाकू के धुएँ के प्रति घृणा विकसित करने के उद्देश्य से है। इस प्रयोजन के लिए, कसैले का उपयोग किया जाता है, सिगरेट जलाने से पहले मुंह को कुल्ला। इसके अलावा, प्रतिस्थापन चिकित्सा की जाती है, जो आपको शरीर में ऐसे पदार्थों को पेश करके निकोटीन वापसी के लक्षणों को दूर करने की अनुमति देती है जो निकोटीन के लिए उनकी क्रिया के समान हैं, लेकिन इसका हानिकारक प्रभाव नहीं है। वे निकोटीन-आधारित उत्पादों का भी उपयोग करते हैं (अन्य के बिना हानिकारक पदार्थतंबाकू के धुएँ में पाया जाता है), च्युइंग गम और पैच।
विश्व स्वास्थ्य संगठन से की गई एक अपील में कहा गया है, "तंबाकू के इस्तेमाल को नियंत्रित करने में सरकारों की अहम भूमिका होती है।" "तंबाकू महामारी को रोकने के लिए सबसे प्रभावी कार्रवाई अस्पतालों में नहीं, बल्कि सरकारी बोर्डरूम में की जाती है।"
लिपिड चयापचय संबंधी विकार।तथ्य यह है कि लिपिड चयापचय बिगड़ा हुआ है, इसका अंदाजा रक्त में कोलेस्ट्रॉल की मात्रा से लगाया जा सकता है। सामान्य कुल कोलेस्ट्रॉल 5.2 mmol/L (200 mg/dL) या उससे कम होता है; सीमा रेखा के आंकड़े - 5.2-6.4 mmol / l (200-239 mg / dl); उच्च स्तर (हाइपरकोलेस्ट्रोलेमिया) - 6.5 mmol / l (240 mg / dl) और ऊपर। कम घनत्व वाले लिपोप्रोटीन का सामान्य स्तर, उम्र के आधार पर, 2 से 4-5 mmol / l, उच्च घनत्व वाले लिपोप्रोटीन - 0.9-1.9 mmol / l, ट्राइग्लिसराइड्स - 0.5-2.1 mmol / l तक होता है।
लिपिड चयापचय को सामान्य करने के लिए, एक आहार की सिफारिश की जाती है जो वसायुक्त मांस, सॉसेज, मार्जरीन, सफेद ब्रेड, मफिन, मिठाई (चीनी, जाम,) की खपत को सीमित करता है। हलवाई की दुकान). कुल कैलोरी सामग्री पुरुषों के लिए 2000-2500 किलो कैलोरी / दिन, महिलाओं के लिए 1500-2000 किलो कैलोरी / दिन तक होनी चाहिए। आहार में ताजी सब्जियों और फलों और कठिन-से-पचाने वाले कार्बोहाइड्रेट (साबुत उत्पादों, काले और चोकर की रोटी) वाले खाद्य पदार्थों की आवश्यकता होती है, जिनमें बड़ी मात्रा में फाइबर, मछली, खट्टा-दूध और समुद्री भोजन होता है।
आहार विशेष रूप से कठोर होना चाहिए जब लिपिड चयापचय विकारों को कोरोनरी हृदय रोग, सिर के मुख्य जहाजों (कैरोटिड और वर्टेब्रल धमनियों) के एथेरोस्क्लेरोटिक संकुचन और मस्तिष्क के संवहनी रोगों के शुरुआती लक्षणों के साथ जोड़ा जाता है। उन्हें सिरदर्द, चक्कर आना, सिर में शोर, याददाश्त में कमी, प्रदर्शन आदि की विशेषता है।
मोटापा।मोटापे की डिग्री निर्धारित करने के लिए एक सुविधाजनक संकेतक - शरीर में वसा ऊतक का अत्यधिक संचय - बॉडी मास इंडेक्स (बीएमआई), या क्वेटलेट इंडेक्स। 19 वीं शताब्दी के मध्य में बेल्जियम के गणितज्ञ एडोल्फ क्वेटलेट द्वारा प्रस्तावित यह सूचक अभी भी शरीर के वजन के पत्राचार का सबसे सटीक उपाय माना जाता है।
आम तौर पर, सूचकांक 25 से अधिक नहीं होता है और इसकी गणना सूत्र द्वारा की जाती है: मीटर वर्ग में ऊंचाई से विभाजित किलोग्राम में वजन। मान लें कि वजन 80 किलो है, और ऊंचाई 160 सेमी है। अंकगणितीय गणना करने के बाद, हम पाते हैं कि क्वेटलेट इंडेक्स 31.6 है, जो मोटापे को दर्शाता है।
पश्चिमी यूरोप और संयुक्त राज्य अमेरिका के अधिकांश देशों की 20-25% आबादी में मोटापा (क्वेटलेट इंडेक्स 30 से अधिक) पाया जाता है।
एक अन्य संकेतक जो मोटापे की उपस्थिति का न्याय करना संभव बनाता है वह गुणांक है जिसके द्वारा वसा ऊतक के वितरण की प्रकृति निर्धारित की जाती है। इसकी गणना सूत्र द्वारा की जाती है: कमर परिधि / हिप परिधि (FROM / OB)। पुरुषों में ओटी/ओबी सूचकांक 1.0 से अधिक है और महिलाओं में 0.85 से अधिक पेट के प्रकार के मोटापे को इंगित करता है।
मोटापे के मुख्य कारण अधिक खाना, वसायुक्त खाद्य पदार्थों का अत्यधिक सेवन, कम शारीरिक गतिविधि के साथ एक वंशानुगत प्रवृत्ति है। मोटापा दीर्घकालिक ऊर्जा असंतुलन के परिणामस्वरूप होता है, जब भोजन से ऊर्जा का सेवन शरीर के ऊर्जा व्यय से अधिक हो जाता है। मुख्य रूप से बाजरा, मछली, खजूर और नट्स खाने वाले दक्षिण अफ्रीका के कुछ लोगों के अवलोकन से पता चला कि उन्हें मस्तिष्क और हृदय के संवहनी रोग नहीं हैं, सामान्य रक्तचाप, निम्न रक्त कोलेस्ट्रॉल निर्धारित होता है। वे बुढ़ापे तक शारीरिक रूप से मजबूत और सक्रिय रहते हैं और मुख्य रूप से संक्रामक रोगों से मर जाते हैं।
अपर्याप्त शारीरिक गतिविधि।आर्थिक रूप से विकसित देशों में कुछ ऐसे काम होते हैं जिनमें भारी शारीरिक परिश्रम की आवश्यकता होती है। आधुनिक वाहनों ने एक व्यक्ति को बहुत चलने, एस्केलेटर और लिफ्ट से बचाया है - सीढ़ियों पर चढ़ने से, टेलीविजन "जंजीर" से लोगों को नरम और आरामदायक कुर्सियों तक। आबादी की गतिहीन जीवन शैली के कारण ऊर्जा लागत में भारी कमी आई है। नतीजतन, मोटापा और घटी हुई शारीरिक गतिविधि एक सामूहिक घटना बन गई है। मोटापा, बदले में, धमनी उच्च रक्तचाप, मधुमेह मेलेटस, रक्त कोलेस्ट्रॉल के स्तर में वृद्धि के विकास में महत्वपूर्ण भूमिका निभाता है, जो तीव्र मस्तिष्कवाहिकीय दुर्घटनाओं के जोखिम को बढ़ाता है।
एक गतिहीन जीवन शैली केंद्रीय की प्रतिक्रियाशीलता को बदल देती है तंत्रिका तंत्र, संवहनी स्वर, तनाव के लिए एक पूर्वाभास बनाता है। शारीरिक रूप से सक्रिय लोगों में सेरेब्रोवास्कुलर रोग विकसित होने की संभावना कम होती है। यह भी ज्ञात है कि शारीरिक रूप से निष्क्रिय लोगों में दिल का दौरा पड़ने का जोखिम शारीरिक रूप से सक्रिय लोगों की तुलना में 1.5-2 गुना बढ़ जाता है।
यदि स्वस्थ लोगों को रोगों से बचाव के लिए शारीरिक गतिविधि की आवश्यकता होती है, तो हृदय रोगों से पीड़ित लोगों को फिजियोथेरेपी अभ्यास की आवश्यकता होती है। यह रक्तचाप के सामान्यीकरण में योगदान देता है, कार्डियक गतिविधि और सेरेब्रल परिसंचरण में सुधार करता है, रोग की अभिव्यक्तियों को कम करता है, दक्षता बढ़ाता है।
व्यवस्थित प्रशिक्षण के लिए धन्यवाद, शरीर एक ही शारीरिक गतिविधि के लिए हृदय प्रणाली की एक शांत प्रतिक्रिया विकसित करता है: हृदय गति और रक्तचाप में वृद्धि कम हो जाती है, और हृदय द्वारा ऑक्सीजन की खपत कम हो जाती है।
शारीरिक गतिविधि को तीव्रता और अवधि के आधार पर वर्गीकृत किया जाता है, यह इस बात पर निर्भर करता है कि यह हृदय गति को कितना बढ़ाता है। मनोरंजक उद्देश्यों के लिए, आमतौर पर इसकी सिफारिश की जाती है व्यायाम तनावअधिकतम मूल्य के 85% से अधिक की हृदय गति के साथ। वसा जलाने और शरीर के अतिरिक्त वजन को कम करने के लिए, अधिकतम हृदय गति के 60-70% की तीव्रता पर सबसे प्रभावी व्यायाम होता है।
शारीरिक गतिविधि की खुराक के लिए, हृदय गति मॉनिटर का सबसे अधिक उपयोग किया जाता है, जो लगातार हृदय गति को रिकॉर्ड करता है। वे सतह पर हृदय के बायोपोटेंशियल रिकॉर्डर के समान सिद्धांत पर काम करते हैं। छातीइलेक्ट्रोकार्डियोग्राम रिकॉर्ड करते समय। मॉनिटर निरंतर हृदय गति के मान को ट्रैक करते हैं और जब हृदय गति पूर्व निर्धारित क्षेत्र की सीमाओं से परे जाती है तो श्रव्य और दृश्य अलार्म देते हैं।
अल्कोहल।नशे और शराब रूस में मृत्यु दर के प्रमुख कारणों में से एक है। इसके अलावा, हाल के वर्षों में, पुरुषों में शराब से मृत्यु दर में 2.5 गुना और महिलाओं में - 3 गुना की वृद्धि हुई है।
मनुष्यों में आघात युवा अवस्थाअक्सर नशे की स्थिति में विकसित होता है। शराब के व्यवस्थित उपयोग से मस्तिष्क रक्तस्राव और मस्तिष्क रोधगलन दोनों का खतरा बढ़ जाता है। हृदय रोग के विकास में एक महत्वपूर्ण भूमिका निभाता है व्यक्तिगत संवेदनशीलताशराब के लिए। यह ज्ञात है कि कुछ लोगों में, लंबे समय तक शराब का सेवन भी गंभीर जटिलताओं का कारण नहीं हो सकता है, जबकि अन्य में, तंत्रिका और संवहनी तंत्र, मानस और आंतरिक अंगों को गंभीर नुकसान अपेक्षाकृत जल्दी प्रकट होता है और जब शराब अपेक्षाकृत कम मात्रा में सेवन की जाती है।
शराब सीधे एथेरोस्क्लेरोसिस का कारण नहीं बनती है, लेकिन अधिक जटिल तरीके से कार्य करती है, छोटे जहाजों में परिवर्तन को बढ़ावा देती है, उनकी पारगम्यता को बाधित करती है। दिमाग के सभी हिस्सों में ब्लड सर्कुलेशन की समस्या होती है। मस्तिष्क और उसकी झिल्लियों की वाहिकाओं में रक्त रुक जाता है। रक्त वाहिकाओं की दीवारें प्लाज्मा से संतृप्त होती हैं, उनके चारों ओर रक्तस्राव होता है। घनास्त्रता की प्रवृत्ति है। शराब और निकोटिन का नशा परस्पर एक दूसरे को पुष्ट करते हैं।
भावनात्मक तनाव।कठिन आर्थिक स्थिति, भविष्य के बारे में अनिश्चितता, जीवन की बढ़ती गति, उच्च स्तर की महत्वाकांक्षा, एक उपयुक्त नौकरी की असफल खोज, अत्यधिक काम का बोझ, जानकारी की कमी या, इसके विपरीत, सूचना अधिभार, काम पर और घर पर झगड़े और संघर्ष, प्लस शहरीकरण की लागत और एक दु: खद राज्य पर्यावरण - यह सब तंत्रिका तंत्र के एक अतिरेक का कारण बनता है।
भावनात्मक तनाव के प्रभाव में, रक्त की जैव रासायनिक संरचना, इलेक्ट्रोलाइट्स की सामग्री बदल जाती है, ऑक्सीजन भुखमरीइसके बाद के परिवर्तनों के साथ संवहनी दीवार।
दुनिया के आर्थिक रूप से विकसित देशों में बड़े पैमाने पर महामारी विज्ञान के अध्ययन से मस्तिष्क के संवहनी रोगों के विकास में भावनात्मक तनाव के योगदान की पुष्टि हुई है। शहरों में भावनात्मक तनाव ग्रामीण क्षेत्रों की तुलना में अधिक आम है। सामान्य आबादी की तुलना में अधिक बार, यह उन लोगों के बीच पाया जाता है जिनके काम में भारी तंत्रिका तनाव जुड़ा होता है: संचार कर्मचारियों, पत्रकारों, शोर कार्यशालाओं में श्रमिकों, ड्राइवरों आदि के बीच। धमनी उच्च रक्तचाप उनमें सामान्य की तुलना में बहुत अधिक पाया जाता है। जनसंख्या और इसकी जटिलताएँ। श्रमिकों की तुलना में दुगुनी बार मानसिक कार्य में लगे लोगों में यह रोग पाया जाता है।
हृदय रोगों के विकास के लिए एक जोखिम कारक के रूप में भावनात्मक तनाव की भूमिका को स्पष्ट करते हुए, यह पाया गया कि व्यक्तित्व के प्रकार का कुछ महत्व है। मनोवैज्ञानिक व्यक्तित्व प्रकार ए को तथाकथित जल्दबाजी सिंड्रोम से अलग करते हैं, जो व्यवहार की एक ऊर्जावान शैली की विशेषता है, जिसमें आराम करने में असमर्थता, अधीरता, जल्दबाजी शामिल है। ये लोग खुद पर और दूसरों पर हद से ज्यादा नियंत्रण रखते हैं। वे तेजी से चलते और बात करते हैं और तेजी से खाते हैं। वे एक ही समय में अलग-अलग काम कर सकते हैं।
टाइप ए व्यक्तित्व तनावपूर्ण स्थितियों को बनाने और इन स्थितियों में आने के लिए पूर्वनिर्धारित हैं। एनजाइना पेक्टोरिस, मायोकार्डिअल इन्फ्रक्शन, सेरेब्रोवास्कुलर दुर्घटनाएं उनमें विपरीत मनोवैज्ञानिक प्रकार बी के लोगों की तुलना में अधिक बार होती हैं। धमनी उच्च रक्तचाप की घटना दबी हुई क्रोध, चिड़चिड़ापन, आक्रामकता जैसी भावनाओं से जुड़ी होती है।
जीवन से भावनात्मक तनाव को पूरी तरह खत्म करना संभव नहीं है। तनावपूर्ण स्थितियों के लिए किसी व्यक्ति के अनुकूली तंत्र को मजबूत करके इसके प्रभाव को कम किया जा सकता है: शारीरिक और मानसिक प्रशिक्षण, जो आपको अप्राप्य भावनाओं से "निर्वहन" करने की अनुमति देता है।
तनाव सामाजिक और व्यक्तिगत हो सकता है और न केवल नकारात्मक बल्कि सकारात्मक भी हो सकता है। यह विभिन्न स्थितियों में तेज़ी से प्रतिक्रिया करने में आपकी सहायता कर सकता है। जीवन में अक्सर छोटे-छोटे तनाव होते हैं जो गंभीर खतरा पैदा नहीं करते। यदि तनावपूर्ण स्थिति लंबे समय तक बनी रहती है, तो इससे नई बीमारियों का विकास हो सकता है: वनस्पति संवहनी डाइस्टोनिया, धमनी उच्च रक्तचाप, न्यूरोसिस और कई अन्य, या मौजूदा लोगों की तीव्रता। बेशक, अल्पकालिक तनाव, और यहां तक कि एक, लेकिन मजबूत तनाव, दुखद घटनाओं से उकसाया, खतरनाक हो सकता है।
यहां तक कि प्राचीन दार्शनिकों ने भी मानसिक सद्भाव और महत्वपूर्ण ज्ञान प्राप्त करने के लिए स्वास्थ्य को आवश्यक माना। डेमोक्रिटस ने "यूथिमिया" का आदर्श माना - एक शांत, संतुलित जीवन। "अतरैक्सिया" - एपिकुरस द्वारा शांति और मन की शांति का प्रचार किया गया था, और उत्कृष्ट शिक्षक और विचारक जान अमोस कोमेनियस (1592-1670) ने "जीवन के नियम" में लिखा था: "... अधिक कुशल होने के लिए, कभी-कभी देते हैं अपने आप को आराम दें या काम का प्रकार बदलें। जहां तनाव आराम के साथ वैकल्पिक नहीं होता, वहां सहनशक्ति नहीं होती। खींचा हुआ धनुष फट जाएगा।" हालांकि, काम हर तरह से एक निष्क्रिय, आलसी, ओब्लोमोव मॉडल के अनुसार जीवन का निर्माण करके कठिनाइयों से बचने की कोशिश करना नहीं है। आपको यह सीखने की जरूरत है कि जीवन के पथ पर आने वाली बाधाओं को कैसे दूर किया जाए, उनके लिए मानसिक प्रतिरक्षा कैसे बनाई जाए।
रक्त और रक्त वाहिकाएं। स्ट्रोक के लिए एक गंभीर जोखिम कारक सिर की मुख्य वाहिकाओं का एथेरोस्क्लेरोटिक स्टेनोसिस (संकुचन) है, जो मस्तिष्क को रक्त की आपूर्ति को महत्वपूर्ण रूप से बाधित कर सकता है। इसके पहले लक्षण सिरदर्द, चक्कर आना, चलने पर अस्थिरता और डगमगाना, सिर में शोर, स्मृति हानि हो सकते हैं। यदि दीर्घकालिक रूढ़िवादी उपचार (दवा, फिजियोथेरेपी) अप्रभावी है, तो सर्जिकल हस्तक्षेप का मुद्दा तय किया जाता है।
मस्तिष्क के संवहनी रोग, प्रारंभिक अवस्था में भी, रक्त के रियोलॉजिकल गुणों (तरलता) के उल्लंघन के साथ होते हैं। लाल रक्त कोशिकाओं और प्लेटलेट्स के समुच्चय का निर्माण मस्तिष्क की वाहिकाओं में रक्त परिसंचरण को बाधित कर सकता है और रक्त के थक्कों के निर्माण में योगदान कर सकता है। नतीजतन, धमनियों का पूर्ण अवरोध हो सकता है।
रक्त के रियोलॉजिकल गुणों में सुधार के लिए एसिटाइलसैलिसिलिक एसिड (एस्पिरिन) का व्यापक रूप से उपयोग किया जाता है। छोटी खुराक का उपयोग किया जाता है - जटिलताओं से बचने के लिए शरीर के वजन के 1 किलो प्रति 1 मिलीग्राम (प्रति दिन 75-100 मिलीग्राम 1 बार) (जठरांत्र संबंधी मार्ग की जलन, रक्तस्राव)। एसिटाइलसैलिसिलिक एसिड के आधार पर, एक दुग्ध प्रभाव वाली दवाएं होती हैं जठरांत्र पथ. यह साबित हो चुका है कि इनके नियमित सेवन से इस्केमिक स्ट्रोक के विकास को रोका जा सकता है। यह याद रखना चाहिए कि समय के साथ, एस्पिरिन के प्रति प्रतिरोध (प्रतिरक्षा) बढ़ जाता है। इसलिए, एस्पिरिन के साथ इलाज शुरू करने से पहले और इसके पाठ्यक्रम के दौरान (हर छह महीने में एक बार) एस्पिरिन के अलग-अलग एंटीग्रेगेटरी प्रभाव का परीक्षण करने की सलाह दी जाती है। इस तरह की एक परीक्षण प्रणाली रूसी चिकित्सा विज्ञान अकादमी के न्यूरोलॉजी के वैज्ञानिक केंद्र में विकसित की गई थी।
एस्पिरिन के अलावा, अन्य दवाओं का भी एंटीप्लेटलेट एजेंटों के रूप में उपयोग किया जाता है: क्लोपिडोग्रेल (प्लाविक्स), डिपिरिडामोल, पेंटोक्सिफायलाइन (ट्रेंटल, एगापुरिन)।
हमारे देश और विदेश दोनों में अनुसंधान समूहों द्वारा आयोजित धमनी उच्च रक्तचाप से निपटने के लिए निवारक कार्यक्रमों ने 5 वर्षों के भीतर स्ट्रोक की घटनाओं को 45-50% तक कम करना संभव बना दिया है। व्यावहारिक स्वास्थ्य सेवा में ऐसे कार्यक्रमों की शुरूआत से हजारों लोगों के स्वास्थ्य की रक्षा होगी।
स्ट्रोक का तत्काल कारण एक टूटा हुआ या अवरुद्ध रक्त वाहिका है। जब एक वाहिका फट जाती है, तो मस्तिष्क (रक्तस्रावी स्ट्रोक) या इसकी झिल्लियों के नीचे (सबराचोनोइड रक्तस्राव) रक्तस्राव होता है। लेकिन स्ट्रोक का सबसे आम प्रकार इस्केमिक है, जो सेरेब्रल जहाजों के अवरोध से जुड़ा हुआ है। इस्केमिक स्ट्रोक रक्तस्रावी स्ट्रोक की तुलना में लगभग चार गुना अधिक आम हैं।
अगर घर पर कोई बीमार हो जाता है, तो यह निर्धारित करने में सहायता के लिए कि क्या व्यक्ति को स्ट्रोक हुआ है, एक साधारण परीक्षण करें। पहले बीमार व्यक्ति को अपना नाम बताने के लिए कहें, फिर मुस्कुराने के लिए कहें, फिर हाथ ऊपर करें। यदि कम से कम एक कार्य पूरा नहीं होता है, तो शायद यह स्ट्रोक का संकेत है। तुरंत एक एम्बुलेंस को बुलाओ।
मस्तिष्क के पुराने संवहनी रोगों में, सेरेब्रल रक्त प्रवाह के ऑटोरेग्यूलेशन को धमनी दबाव के उच्च मूल्यों की ओर बदल दिया जाता है - वाहिकाएं इसकी वृद्धि को कम करने से बेहतर सहन करती हैं। रक्तचाप को कम करने वाली दवाओं की खुराक चुनते समय इसे ध्यान में रखा जाना चाहिए।
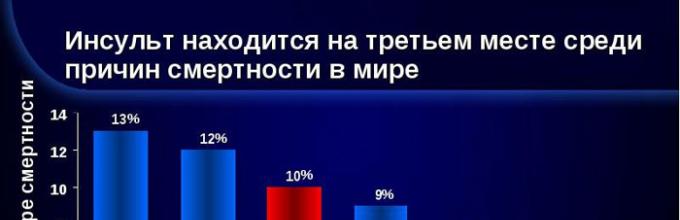
हृदय रोग हमेशा मृत्यु का प्रमुख कारण रहा है, और स्ट्रोक इस सूची में दृढ़ता से दूसरे स्थान पर है। यह तंत्रिका तंत्र के सभी रोगों में भी तीसरे स्थान पर है - इसका प्रमाण WHO के आँकड़ों से मिलता है। रूस में, हर साल स्ट्रोक के लगभग 400 हजार मामले दर्ज किए जाते हैं, और उनमें से 35% घातक होते हैं। और हम सभी उम्र के लोगों के बारे में बात कर रहे हैं, न कि सिर्फ बुजुर्गों की, जैसा कि आमतौर पर माना जाता है।
स्ट्रोक के आंकड़े निराशाजनक हैं
आज, एक स्ट्रोक की कोई उम्र सीमा नहीं है, और क्लीनिक के रोगियों में आप 5-6 साल के बच्चों से भी मिल सकते हैं, जिन्हें यह भयानक निदान दिया गया है। इसके बारे में सबसे बुरी बात यह है कि कम उम्र में, सबसे गंभीर प्रकार का स्ट्रोक सबसे अधिक बार विकसित होता है - रक्तस्रावी, व्यापक इंट्रासेरेब्रल रक्तस्राव के साथ। कम उम्र में ही इसका कारण है जन्मजात विसंगतियांइंट्रासेरेब्रल वाहिकाओं।
स्ट्रोक क्या है, यह जानना जरूरी है प्रारंभिक अवस्था- उत्तेजक कारकों और निवारक उपायों के रूप में काम करने वाले कारणों के बारे में।
कौन अधिक आसानी से बीमार हो जाता है?
इस्केमिक स्ट्रोक सबसे अधिक बार दर्ज किया जाता है, लगभग 80% के लिए लेखांकन कुल गणनाऔर अक्सर विकलांगता का कारण होता है। औसत आंकड़ों के अनुसार, लगभग 13% रोगी ही पूरी तरह से ठीक हो पाते हैं। शेष मामले मृत्यु या विकलांगता में समाप्त होते हैं। लगभग 30% स्ट्रोक से बचे लोगों को बाद में बाहरी मदद की आवश्यकता होती है, क्योंकि वे अपनी देखभाल करने में असमर्थ होते हैं।
बीमारों के पेशेवर व्यवसायों के साथ एक निश्चित क्रम का भी पता लगाया जा सकता है। रेटिंग इस तरह दिखती है:
- ज्ञान कार्यकर्ता - 40%;
- शारीरिक श्रम - 33%।
- जो लोग मानसिक और शारीरिक गतिविधि को जोड़ते हैं - 27%।
उन्मत्त लय के कारण 40-45 वर्ष से कम उम्र के युवा हमले का शिकार हो रहे हैं आधुनिक जीवन- शराब और ड्रग्स सहित लगातार तनाव, आराम की कमी और बड़ी संख्या में बुरी आदतें। संयुक्त राज्य अमेरिका में 1995 और 2008 के बीच किए गए एक बड़े पैमाने के अध्ययन से इस बात की पुष्टि होती है कि इस तरह की अस्वास्थ्यकर जीवनशैली को अधिकांश युवा लोगों द्वारा आदर्श माना जाता है। हमारे देश में स्थिति बेहतर के लिए बहुत अलग नहीं है।
फिर भी, हमारे देश में स्ट्रोक से किसी भी उम्र के रोगियों की मृत्यु दर संयुक्त राज्य अमेरिका और कनाडा की तुलना में चार गुना अधिक है, जो संख्या इस प्रकार है - प्रति 100,000 रोगियों पर 175 मौतें। वहीं, पुरुषों और महिलाओं का प्रतिशत अनुपात क्रमशः 39/25 है। अगर हम उम्र की बात करें, तो आज यह स्ट्रोक के विकास में महत्वपूर्ण भूमिका नहीं निभाती है - गलत जीवनशैली सामने आती है।
एक अस्वास्थ्यकर जीवन शैली की अवधारणा में केवल धूम्रपान, शराब, ड्रग्स या अधिक भोजन करना ही शामिल नहीं है। यह सामान्य शारीरिक गतिविधि की कमी है, और अपने स्वयं के रोगों की उपेक्षा करना है जो पहले से ही मनुष्य को ज्ञात हैं। इस प्रकार, लगातार ऊंचा दबाव बहुत जल्दी मस्तिष्क के जहाजों द्वारा पूर्व लोच के नुकसान की ओर जाता है, जो अक्सर रक्तस्रावी स्ट्रोक का कारण होता है, और विभिन्न कार्डियक अतालता घनास्त्रता में योगदान करते हैं।
विकलांगता के कारण के रूप में स्ट्रोक

स्ट्रोक विकलांगता के प्रमुख कारणों में से एक है
रूस में, परंपरागत रूप से, एक स्ट्रोक के बाद, बड़ी संख्या में गंभीर रूप से विकलांग. इसमें कई कारकों का योगदान होता है। उदाहरण के लिए, तत्काल अस्पताल में भर्ती मरीजों की संख्या कुल मामलों की संख्या का 30% से अधिक नहीं है, न्यूरोलॉजिकल विभागों में गहन देखभाल इकाइयों की एक छोटी संख्या, साथ ही विशेष केंद्रों में किए गए गहन पुनर्वास की आवश्यकता की लगातार उपेक्षा।
रोगियों के बीच स्ट्रोक के प्रसार में योगदान देने वाली अन्य समस्याओं के बीच अलग अलग उम्र, के लिए न्यूरोइमेजिंग विधियों का अपर्याप्त उपयोग है क्रमानुसार रोग का निदानस्ट्रोक की प्रकृति। आधिकारिक आंकड़ों के मुताबिक, बड़े शहरों और अच्छी तरह से सुसज्जित अस्पतालों में भी 20% से अधिक मामलों में उनका उपयोग नहीं किया जाता है। और वे आवश्यक हैं, क्योंकि सभी स्ट्रोक के बीच, 3.4% सबराचनोइड के साथ होते हैं, और 16.8% इंट्राकेरेब्रल रक्तस्राव के साथ होते हैं।
वृद्धावस्था में एक प्राथमिक स्ट्रोक के बाद, रोगी 8-9 साल पूरी तरह से स्वयं की सेवा करते हुए जीते हैं, लेकिन यदि उल्लंघन फिर से होता है, तो यह अवधि दो साल तक कम हो जाती है, और जीवन की गुणवत्ता वांछित होने के लिए बहुत कुछ छोड़ देती है।
बुजुर्ग रोगियों में, स्ट्रोक में एक साथ कई रोगजनक प्रकार हो सकते हैं - प्रत्येक के निदान की अपनी विशेषताएं हैं। एथेरोथ्रॉम्बोटिक या हेमोडायनामिक प्रकार के खाते में लगभग 50%, लैकुनर स्ट्रोक 22% पर कब्जा कर लेते हैं, कार्डियोम्बोलिक स्ट्रोक "बाकी" लेता है।
युवा बीमार क्यों हैं?

हाल के वर्षों में, युवा लोगों में स्ट्रोक अधिक आम हो गया है।
हमारे देश में, पंजीकृत सेरेब्रोवास्कुलर पैथोलॉजी के सभी मामलों में से लगभग 20% कामकाजी उम्र के लोग हैं - 20-59 वर्ष। फिर भी, काफी "युवा" स्ट्रोक के बावजूद, यह अभी भी "परिपक्व" होता है। इसका प्रमाण NABI स्ट्रोक रजिस्ट्री द्वारा दिया गया है - इसके अनुसार, हमारे देश के लगभग हर क्षेत्र में स्ट्रोक की आवृत्ति हर दशक में तीन गुना बढ़ जाती है।
फिर भी, 15-45 वर्ष की आयु में स्ट्रोक की घटनाएं भी बढ़ रही हैं। पिछले एक दशक में, घटना दर में लगभग 30% की वृद्धि हुई है। इसी समय, इन रोगियों का मुख्य भाग धमनी उच्च रक्तचाप, अधिक वजन या मधुमेह से पीड़ित था - ऐसे रोगियों को, एक नियम के रूप में, पर्याप्त चिकित्सा नहीं मिली। इस्केमिक स्ट्रोक अधिक सामान्य हो गया, और 5-14 वर्ष की आयु में, "वृद्धि" लगभग 31% थी। 35-47 साल की उम्र में स्ट्रोक के मामले 37% और 15-34 साल की उम्र में 30% बढ़ गए।
कई मायनों में यह प्रवृत्ति पूर्ण रोकथाम की कमी के कारण है। वे लोग जो पहले से ही एक क्षणिक इस्केमिक हमले या स्ट्रोक का सामना कर चुके हैं, उनकी उम्र की परवाह किए बिना, दूसरे हमले को रोकने के उद्देश्य से बहुत अधिक निवारक कार्य की आवश्यकता होती है। यह डॉक्टर की सिफारिशों के सख्त पालन, बुरी आदतों को छोड़ने और बनाए रखने से प्राप्त होता है स्वस्थ जीवन शैलीज़िंदगी।
हर साल 29 अक्टूबर को दुनिया विश्व स्ट्रोक दिवस मनाती है, जिसे 2006 में विश्व स्ट्रोक संगठन द्वारा इस बीमारी के खिलाफ वैश्विक लड़ाई में तत्काल कार्रवाई का आह्वान करने के लिए स्थापित किया गया था।
विश्व स्ट्रोक दिवस 2016 का विषय "स्ट्रोक उपचार योग्य है" है।
विश्व स्ट्रोक दिवस को समर्पित कार्यक्रमों का उद्देश्य स्ट्रोक की समस्या के बारे में नागरिकों की जागरूकता बढ़ाना, समय पर चिकित्सा परीक्षाओं और निवारक चिकित्सा परीक्षाओं की आवश्यकता, जोखिम कारकों को ठीक करने और शारीरिक मापदंडों को नियंत्रित करने की आवश्यकता के साथ-साथ स्ट्रोक के संकेतों का ज्ञान देना है। और उनकी उपस्थिति के मामले में स्वतंत्र कार्यों और दूसरों के कार्यों की प्रक्रिया।
मस्तिष्क के संवहनी रोग सबसे महत्वपूर्ण चिकित्सा और सामाजिक समस्या बने हुए हैं। आधुनिक समाज, जो जनसंख्या की रुग्णता और मृत्यु दर की संरचना में उनके उच्च प्रतिशत के कारण है, अस्थायी श्रम हानियों और प्राथमिक विकलांगता के महत्वपूर्ण संकेतक हैं।
रूस में हर साल स्ट्रोक के 450 हजार से ज्यादा मामले दर्ज किए जाते हैं।
रूस में तीव्र सेरेब्रोवास्कुलर दुर्घटना (एसीसी) की घटनाएं प्रति वर्ष प्रति 1000 जनसंख्या पर 2.5-3 मामले हैं, और स्ट्रोक की तीव्र अवधि में मृत्यु दर 35% तक पहुंच जाती है, जो पहले वर्ष के अंत तक 12-15% बढ़ जाती है; स्ट्रोक के बाद 5 साल के भीतर 44% रोगियों की मृत्यु हो जाती है। उच्चतम मृत्यु दर कैरोटीड पूल (पहले वर्ष के दौरान 60%) में व्यापक स्ट्रोक में दर्ज की गई है।
पोस्ट-स्ट्रोक विकलांगता विकलांगता के सभी कारणों में पहले स्थान पर है और प्रति 10,000 जनसंख्या पर 3.2 है।
इस बात पर जोर दिया जाना चाहिए कि पश्चिमी देशों की तुलना में रूस में लोग कम उम्र में सेरेब्रोवास्कुलर पैथोलॉजी से मर जाते हैं। इस प्रकार, संयुक्त राज्य अमेरिका में, संचार प्रणाली के रोगों से होने वाली सभी मौतों में, 10% से कम 65 वर्ष की आयु तक होती है, जबकि रूस में 30% रोगी इस आयु में मर जाते हैं। रूस में, स्ट्रोक से मृत्यु दर दुनिया में सबसे ज्यादा है। इसमें प्रति 100,000 लोगों पर 175 मौतें होती हैं।
मास्को क्षेत्र में 2016 के 7 महीनों के लिए, सेरेब्रोवास्कुलर पैथोलॉजी से मृत्यु दर प्रति 100 हजार लोगों में 100.6 थी, स्ट्रोक 128.7 प्रति 100 हजार लोगों से।
कई शोधकर्ताओं ने मस्तिष्क के संवहनी रोगों वाले रोगियों के दल के कायाकल्प की ओर एक प्रवृत्ति का उल्लेख किया है। युवा पुरुषों और महिलाओं में सीवीए कैसुइस्ट्री की श्रेणी से एक रोजमर्रा की वास्तविकता बन गया है और कभी-कभी ऐसे रोगियों के निदान और प्रबंधन में महत्वपूर्ण कठिनाइयों का कारण बनता है।
कई रोगियों में सहरुग्णताएं होती हैं जो बार-बार होने वाले स्ट्रोक के जोखिम को बढ़ाती हैं और रोगी के सक्रिय पुनर्वास में भाग लेने की क्षमता को कम करती हैं। धमनी उच्च रक्तचाप, कोरोनरी पैथोलॉजी, मोटापा, मधुमेह मेलिटस, गठिया, बाएं वेंट्रिकुलर हाइपरट्रॉफी और दिल की विफलता स्ट्रोक से गुजरने वाले मरीजों में सह-रुग्णता के बीच बहुत अधिक आम हैं।
रूस में, स्ट्रोक के रोगियों में, श्रम गतिविधिकेवल 10% रोगी वापस लौटते हैं, 85% को निरंतर चिकित्सा और सामाजिक समर्थन की आवश्यकता होती है, और 25% रोगी अपने जीवन के अंत तक गंभीर रूप से अक्षम रहते हैं।
स्ट्रोक के मुख्य प्रकार हैं: इस्केमिक स्ट्रोक (मस्तिष्क रोधगलन) और रक्तस्रावी स्ट्रोक (इंट्रासेरेब्रल रक्तस्राव)।
सेरेब्रल स्ट्रोक के छह लक्षणों को प्रतिष्ठित किया जा सकता है, जो खुद को एक अलग रूप में और एक दूसरे के साथ एक निश्चित संयोजन में प्रकट कर सकते हैं:
- अचानक कमजोरी, सुन्नता, हाथ और / या पैर में बिगड़ा हुआ संवेदनशीलता (आमतौर पर शरीर के एक आधे हिस्से पर)।
- चेहरे की अचानक सुन्नता और / या विषमता।
- एक भाषण विकार की अचानक शुरुआत (गलत भाषण, फजी उच्चारण) और व्यक्ति को संबोधित शब्दों की गलतफहमी।
- एक या दोनों आँखों में अचानक धुंधली दृष्टि (धुंधली दृष्टि, दोहरी दृष्टि)।
- चलने में अचानक कठिनाई, चक्कर आना, संतुलन और समन्वय की हानि।
- अचानक बहुत तेज सिरदर्द।
कुछ लोगों में, कुछ लक्षण होते हैं और लंबे समय तक नहीं रहते - कुछ मिनटों से एक घंटे तक, वे अपने आप दूर जा सकते हैं। इस घटना के दिल में सेरेब्रल धमनी के माध्यम से रक्त के प्रवाह का एक अस्थायी समाप्ति है। डॉक्टर इस स्थिति को ट्रांसिएंट इस्केमिक अटैक या माइक्रोस्ट्रोक कहते हैं।
अधिकांश लोग जिन्हें एक या एक से अधिक माइक्रो-स्ट्रोक हुए हैं, बाद में एक बड़ा स्ट्रोक विकसित करते हैं।
सेरेब्रोवास्कुलर रोगों की प्राथमिक रोकथाम, विनियमित सामाजिक, घरेलू और चिकित्सा जोखिम कारकों पर प्रभाव सहित, स्ट्रोक के कारण रुग्णता, मृत्यु दर और विकलांगता को कम करने में प्राथमिक महत्व है।
विश्व स्वास्थ्य संगठन के अनुसार, स्ट्रोक से जुड़े जोखिम कारकों को चार श्रेणियों में बांटा जा सकता है:
- प्रमुख संशोधित जोखिम कारक (उच्च रक्तचाप, मधुमेह मेलेटस, ऊंचा स्तरकोलेस्ट्रॉल, कम शारीरिक गतिविधि, खराब पोषण और मोटापा, धूम्रपान, एट्रियल फाइब्रिलेशन और अन्य हृदय रोग);
- अन्य संशोधित जोखिम कारक (सामाजिक स्थिति, मानसिक विकार, पुराना तनाव, शराब का दुरुपयोग, नशीली दवाओं का उपयोग, कुछ दवाएं);
- असंशोधित जोखिम कारक (आयु, आनुवंशिकता, राष्ट्रीयता, जाति, लिंग);
- "नया" जोखिम कारक (हाइपरहोमोसिस्टीनमिया, वास्कुलिटिस, बिगड़ा हुआ रक्त जमावट)।
के ढांचे के भीतर किए गए अभियान सहित प्राथमिक रोकथाम गतिविधियों का मुख्य उद्देश्य विश्व दिवसस्ट्रोक के खिलाफ लड़ाई - जनसंख्या, और विशेष रूप से युवा लोगों, स्ट्रोक की समस्या के बारे में, निवारक उपायों के बारे में, साथ ही साथ सही और समय पर प्राथमिक चिकित्सा के महत्व के बारे में जागरूकता बढ़ाना।
लोगों को यह समझाना जरूरी है कि स्ट्रोक के लक्षणों को तुरंत पहचानना बहुत जरूरी है, क्योंकि जितनी जल्दी इलाज शुरू किया जाए, बेहतर आदमीएक स्ट्रोक से उबरना। यदि आपको स्ट्रोक का संदेह है, तो आपको तत्काल एम्बुलेंस टीम को कॉल करना चाहिए और रोगी को तुरंत अस्पताल में भर्ती कराना चाहिए। अस्पताल में भर्ती होने और उपचार शुरू करने की तात्कालिकता स्ट्रोक (4-4.5 घंटे) के लिए एक तथाकथित चिकित्सीय खिड़की के अस्तित्व के कारण होती है, जिसके भीतर उपचार की शुरुआत कम या पूरी तरह समाप्त हो सकती है गंभीर परिणामयह रोग।
विशेषज्ञों के आने से पहले, आपको चाहिए:
- रोगी को ऊंचे तकिए पर लिटाएं;
- एक वेंट या विंडो खोलें। तंग कपड़े हटा दें, शर्ट के कॉलर, तंग बेल्ट या बेल्ट के बटन खोल दें;
- रक्तचाप मापें। यदि यह बढ़ा हुआ है, तो वह दवा दें जो रोगी आमतौर पर ऐसे मामलों में लेता है, या कम से कम पीड़ित के पैरों को मध्यम गर्म पानी में डुबो दें। लेकिन दबाव को महत्वपूर्ण रूप से कम न करें! इष्टतम - 10-15 मिमी एचजी द्वारा, और नहीं। एक स्ट्रोक की तीव्र अवधि में, वैसोडिलेटर्स, जैसे कि पैपावेरिन, नो-शपा, निकोटिनिक एसिड का उपयोग contraindicated है, क्योंकि उनके लिए धन्यवाद, जहाजों का विस्तार प्रभावित लोगों में नहीं, बल्कि मस्तिष्क के अप्रकाशित क्षेत्रों में होता है। नतीजतन, वहां रक्त दौड़ता है, जबकि क्षतिग्रस्त क्षेत्रों में ऑक्सीजन भुखमरी बढ़ जाती है;
- रोगी को विशेष तैयारी देना बेहतर होता है जो तंत्रिका कोशिकाओं की रक्षा कर सकता है, उदाहरण के लिए, ग्लाइसीन (इसे जीभ के नीचे रखा जाना चाहिए और पूरी तरह भंग होने तक रखा जाना चाहिए)।
यदि आप एक स्वस्थ जीवन शैली का नेतृत्व करते हैं और निवारक उपाय करते हैं तो स्ट्रोक से बचा जा सकता है।
स्ट्रोक की रोकथाम एक स्वस्थ जीवन शैली के बुनियादी सिद्धांतों पर आधारित है।
- अपने रक्तचाप को जानें और नियंत्रित करें।
- जितनी जल्दी हो सके धूम्रपान शुरू न करें या धूम्रपान बंद न करें।
- खाने में जितना हो सके कम नमक डालें और डिब्बाबंद और प्रसंस्कृत खाद्य पदार्थों से मना करें जिनमें यह अधिक मात्रा में हो।
- बुनियादी सिद्धांतों का पालन करें पौष्टिक भोजन- अधिक सब्जियां और फल खाएं, अतिरिक्त चीनी और संतृप्त पशु वसा का त्याग करें।
- एल्कोहॉल ना पिएं। शराब पीने के बाद पहले घंटों में स्ट्रोक का खतरा सबसे ज्यादा होता है।
- रक्त कोलेस्ट्रॉल के स्तर को नियंत्रित करें।
- नियमित रूप से व्यायाम करें। यहां तक कि मध्यम शारीरिक गतिविधि - चलना या साइकिल चलाना - स्ट्रोक सहित कार्डियोवैस्कुलर बीमारियों के विकास के जोखिम को कम करता है।
- काम और आराम के शासन का निरीक्षण करें।
- तनाव के प्रति सहनशीलता बढ़ाएँ।
स्ट्रोक के कारण मृत्यु दर और विकलांगता को कम करने में प्राथमिक रोकथाम एक निर्णायक भूमिका निभाती है, इसके बावजूद, स्ट्रोक वाले रोगियों की देखभाल की प्रणाली का अनुकूलन, ऐसे रोगियों के प्रबंधन के लिए चिकित्सीय और नैदानिक मानकों को अपनाना, जिसमें पुनर्वास के उपाय और आवर्तक स्ट्रोक की रोकथाम शामिल है। , महत्वपूर्ण प्रभाव पड़ता है।
मेडिकल प्रिवेंशन के लिए मॉस्को रीजनल सेंटर (मेडिकल प्रिवेंशन की शाखा GAUZMO KTSVMiR) सिफारिश करता है चिकित्सा कार्यकर्तामॉस्को क्षेत्र के स्वास्थ्य मंत्रालय के चिकित्सा और दवा संगठनों की गतिविधियों के समन्वय के लिए विभागों के निकट संपर्क में, स्वास्थ्य सुविधाओं के प्रमुख, चिकित्सा रोकथाम के क्षेत्रीय विभाग (केंद्र, विभाग, कार्यालय) और स्वास्थ्य केंद्र, पर आयोजित करने के लिए विश्व संघर्ष दिवस को एक झटके के साथ समर्पित निम्नलिखित जानकारी और शैक्षिक घटनाओं के आधार पर एक अंतर्विभागीय आधार
- मीडिया के माध्यम से विश्व स्ट्रोक दिवस के बारे में आबादी को व्यापक रूप से सूचित करने के लिए, नगर पालिका के इंटरनेट पोर्टल पर जानकारी पोस्ट करें।
- जोखिम कारकों और स्ट्रोक की रोकथाम पर जोर देने के साथ, रेडियो और टेलीविजन पर डॉक्टरों के भाषणों के साथ लाइव प्रसारण का आयोजन और संचालन करें।
- स्थानीय प्रेस में प्रासंगिक लेख प्रकाशित करें।
- डॉक्टरों और पैरामेडिकल कर्मचारियों के लिए विषयगत सेमिनार और सम्मेलन आयोजित करना।
- जनसंख्या के लिए बड़े पैमाने पर कार्यक्रम आयोजित करें, जिसमें उद्यमों, संस्थानों, सांस्कृतिक घरों, सिनेमाघरों, शॉपिंग सेंटरों आदि पर परामर्श आयोजित करना शामिल है। रक्तचाप और एंथ्रोपोमेट्रिक डेटा की माप के साथ, रक्त शर्करा और कोलेस्ट्रॉल का निर्धारण, न्यूरोलॉजिस्ट और चिकित्सक द्वारा भाषण, स्ट्रोक की रोकथाम पर वीडियो सामग्री दिखाना।
- स्वास्थ्य देखभाल सुविधाओं में विषयगत सैनिटरी बुलेटिन जारी करना।
- स्ट्रोक की रोकथाम पर मेमो, बुकलेट, लीफलेट वितरित करें, साथ ही स्ट्रोक के पहले लक्षणों के विकास में सही और समय पर प्राथमिक उपचार का महत्व बताएं।
कृपया विश्व स्ट्रोक दिवस के बारे में जानकारी ई-मेल द्वारा मास्को क्षेत्रीय चिकित्सा रोकथाम केंद्र (GAUZMO KTSVMiR की चिकित्सा रोकथाम शाखा) को भेजें। [ईमेल संरक्षित] 01 दिसंबर 2016 तक।