Navigácia
Príčiny akútnej cerebrovaskulárnej príhody (ACV) sú rôzne:
- stres;
- dedičná predispozícia;
- príjem alkoholu;
- fajčenie;
- podvýživa(množstvo živočíšnych tukov, soľ);
- kardiovaskulárne ochorenia (hypertenzia, ateroskleróza, fibrilácia predsiení, angina pectoris);
- iné choroby (cukrovka, obezita);
- vrodená vaskulárna patológia (AVM, vaskulárne aneuryzmy);
- sedavý spôsob života;
- zmeny v krvných cievach súvisiace s vekom;
- hormonálna nerovnováha (v období menopauzy u žien klesá hladina estrogénov, ktoré chránia cievy).
Smrť na mozgovú príhodu môže nastať tak v ranom období po mŕtvici, ako aj v procese rehabilitácie z krvácania.
Štatistika úmrtnosti na mozgovú príhodu
Možné sú hemoragické (20 %) a ischemické (alebo mozgový infarkt, čo predstavuje 80 % prípadov) varianty mŕtvice. Pravdepodobnosť úmrtia v akútnom období sa zvyšuje s hemoragickou formou.
Úmrtnosť na mozgovú príhodu priamo závisí od jej typu, ako aj od štádia ochorenia, pohlavia a veku pacienta, prítomnosti sprievodnej patológie, celkového stavu, včasnosti a úplnosti lekárskej starostlivosti.
Podľa štatistík v Rusku je pri intracerebrálnych krvácaniach úmrtnosť vyššia ako pri subarachnoidálnych formách. U starších pacientov je úmrtnosť vyššia. Ženy zomierajú na mŕtvicu o 10 % častejšie ako muži.

svetová štatistika
Pri ischemickej forme sa smrť na cievnu mozgovú príhodu vyskytuje častejšie pri aterotomotických, kardioembolických alebo hemodynamických variantoch cievnej mozgovej príhody. Lacunárna alebo mikrookluzívna mozgová príhoda je zriedkavo smrteľná.
Vysoké percento úmrtnosti sa pozoruje pri masívnom alebo opakovanom krvácaní do mozgu. Tretí úder je často posledný. Pri masívnej mozgovej príhode alebo mozgovom infarkte dochádza k ťažkým nezvratným následkom a znižuje sa šanca na prežitie.

Nepriaznivá prognóza sa objaví, keď sa do patologického procesu zapoja centrá regulácie dýchania a srdcovej činnosti. Je to spôsobené smrťou neurónov v mozgovom kmeni alebo mozočku. V dôsledku zástavy srdca a dýchania človek zomiera.
POLIKLINIKA
Ľavá hemisféra koordinuje pravú polovicu tela, je zodpovedná za analytické schopnosti, myslenie, reč.
Rozsiahly cievna mozgová príhoda na ľavej strane sa objavujú nasledujúce patologické zmeny:
- paréza, paralýza vpravo;
- poruchy videnia pravého oka;
- motorická afázia (ťažkosti s výslovnosťou reči);
- senzorická afázia (neschopnosť porozumieť reči niekoho iného);
- porušenie kognitívnych funkcií, logické myslenie;
- mentálne zmeny.
Predpokladá sa, že pacienti s mŕtvicou na ľavej strane lepšie reagujú na liečbu.
Poškodenie pravej hemisféry má za následok:
- ľavostranná paréza, paralýza;
- zhoršenie krátkodobej pamäte s uloženou rečou;
- emocionálna nedostatočnosť;
- porucha orientácie v priestore.
Príčiny smrti
Príčiny poškodenia štruktúr mozgového kmeňa môžu byť:
- krvácanie v mozočku a mozgovom kmeni;
- ischémia hlbokých mozgových štruktúr;
- krvácanie do komôr mozgu spôsobujúce tamponádu eferentného miechového traktu, zhoršenú cirkuláciu mozgovomiechového moku, hydrocefalus, edém a posun mozgového kmeňa;
- cerebrálny edém spôsobuje dislokáciu mozgových štruktúr a zaklinenie trupu do foramen magnum lebky.

Príčinou smrti pri mŕtvici môže byť sprievodná patológia, ako je infarkt myokardu, pľúcne srdcové zlyhanie a iné.
Zvestovatelia smrti
Existujú prognostické nepriaznivé príznaky naznačujúce vysokú pravdepodobnosť úmrtia pacienta.
Napríklad so znakmi v trupe a mozočku sa smrť pacienta vyskytuje v 70-80%.
Toto sú príznaky:
- porucha vedomia;
- skoré príznaky charakteristické pre ischemickú cievnu mozgovú príhodu - zhoršená koordinácia, nestabilná chôdza, zametacie pohyby;
- pacient nie je schopný hovoriť, pohybovať sa, je schopný iba otvárať a zatvárať viečka, porozumenie tomu, čo sa deje, je zachované;
- porucha prehĺtania, tento znak je typický pre kómu 4. stupňa, prognóza je nepriaznivá, mortalita je 90 %;
- žiadna kontrola nad pohybmi rúk, nôh, nedostatok koordinácie pohybov, svalová hypertonicita, konvulzívne zášklby;
- hypertermia nad 40 0 v dôsledku poškodenia neurónov zodpovedných za termoreguláciu, je zle prístupná liekom, zníženie teploty možno dosiahnuť infúziou chladených roztokov, obalením hlavy chladom;
- nedochádza k synchronizácii pohybov očí, objavujú sa ich výkyvy kyvadla, príznak "oka bábiky";
- porušenie hemodynamických parametrov - vysoký krvný tlak, tachykardia, môže sa vyskytnúť arytmia, s príchodom bradykardie sa prognóza ešte viac zhoršuje;
- patologické typy dýchania: Kussmaul (hlučné, hlboké), Cheyne-Stokes (objavenie sa hlbokých nádychov po plytkom dýchaní), Biot (dlhé prestávky medzi nádychmi).
Tieto príznaky pred smrťou pacienta naznačujú smrť neurónov životne dôležitých centier.
S rozvojom kómy u pacienta šance na prežitie prudko klesajú, pri kóme 3 – 4 stupne zostáva nažive len 10 % pacientov. Pacienti, ktorým sa podarilo prežiť kómu, môžu zomrieť v dôsledku komplikácií charakteristických pre pacientov pripútaných na lôžko.
Tu je ich zoznam:
- preležaniny;
- kongestívna pneumónia;
- pľúcna embólia;
- močová sepsa;
- zlyhanie obličiek, dehydratácia.
Prevencia týchto komplikácií by mala začať od okamihu začiatku krvácania a pokračovať počas rehabilitačného procesu.

Zariadenia na podporu života
Keď je pacient v kóme dlhší čas na ventilátore, rozhodnutie o odpojení prístroja sa prijíma komisionálne so súhlasom príbuzných. Štatistiky v Rusku ukazujú, že po 4 mesiacoch pobytu v kóme po mozgovej príhode sa z nej dostane len málokto. Pri adekvátnej starostlivosti je možné predĺžiť existenciu takýchto pacientov na niekoľko rokov.
Známky smrti
Ak pacient zomrel na mozgovú príhodu, existujú znaky, podľa ktorých možno smrť určiť od prvých minút jej nástupu:
- žiadna reakcia na žiadne podnety;
- strata reflexov, vrátane rohovky, rozšírené zrenice, nedostatok ich reakcie na svetlo;
- symptóm mačacie oko(pri stlačení očnej gule sa žiak stáva oválnym), zakalenie a vysušenie rohovky;
- nedostatok dýchania, tlkot srdca.
Keď sa objavia príznaky klinickej smrti, je indikovaná resuscitácia. Treba ich začať ihneď, pretože po 5-10 minútach dochádza k nezvratnému odumieraniu mozgových buniek, bez možnosti ich obnovy.
Ak resuscitácia nebola účinná, objavia sa príznaky biologickej smrti:
- pokles telesnej teploty;
- kadaverické škvrny;
- Posmrtné stuhnutie;
- rozpad tkaniva.

Štatistika pre Rusko
Smrť po mŕtvici môže byť spôsobená rôznymi dôvodmi. Prevencia úmrtnosti je zameraná na prevenciu cerebrálneho krvácania, ktoré je v Rusku na druhom mieste v dôsledku smrti pacientov.
 IN posledné roky problém mŕtvice a cerebrovaskulárnych ochorení sa stáva najnaliehavejším. Vo svete každý rok predbehne mozgová príhoda viac ako pätnásť miliónov ľudí. Mŕtvica v pohľade obyvateľov je chorobou starších ľudí. Teraz však mŕtvica začína byť každým rokom mladšia, v tridsiatke či štyridsiatke sa vyskytuje čoraz viac mozgových príhod letných ľudí. Malo by sa tiež pamätať na to, že čím je pacient starší, tým vyššie je riziko, že sa začne rozvíjať mŕtvica. V posledných rokoch sa začala meniť štruktúra pacientov, ktorí boli hospitalizovaní s akútnou insuficienciou kardiovaskulárneho systému: pacientov s cievnou mozgovou príhodou je takmer dvakrát viac ako pacientov s infarktom myokardu. Po mnoho rokov zostávajú výsledky ochorenia nepriaznivé: asi štyridsať percent pacientov zomiera v prvom roku po prepuknutí ochorenia, asi osemdesiat percent ľudí, ktorí prekonali mozgovú príhodu, zostáva trvalo invalidných. Pokiaľ ide o počet úderov, Rusko je na druhom mieste na svete.
IN posledné roky problém mŕtvice a cerebrovaskulárnych ochorení sa stáva najnaliehavejším. Vo svete každý rok predbehne mozgová príhoda viac ako pätnásť miliónov ľudí. Mŕtvica v pohľade obyvateľov je chorobou starších ľudí. Teraz však mŕtvica začína byť každým rokom mladšia, v tridsiatke či štyridsiatke sa vyskytuje čoraz viac mozgových príhod letných ľudí. Malo by sa tiež pamätať na to, že čím je pacient starší, tým vyššie je riziko, že sa začne rozvíjať mŕtvica. V posledných rokoch sa začala meniť štruktúra pacientov, ktorí boli hospitalizovaní s akútnou insuficienciou kardiovaskulárneho systému: pacientov s cievnou mozgovou príhodou je takmer dvakrát viac ako pacientov s infarktom myokardu. Po mnoho rokov zostávajú výsledky ochorenia nepriaznivé: asi štyridsať percent pacientov zomiera v prvom roku po prepuknutí ochorenia, asi osemdesiat percent ľudí, ktorí prekonali mozgovú príhodu, zostáva trvalo invalidných. Pokiaľ ide o počet úderov, Rusko je na druhom mieste na svete.
Pacienti, ktorí utrpeli mozgovú príhodu, sa následne nemôžu vrátiť do bežného života, zostávajú dlhodobo pripútaní na lôžko a strácajú schopnosť pracovať. Choroba radikálne mení situáciu v rodine. V tomto ohľade je naliehavou úlohou včasnej angiológie vývoj účinných preventívnych programov.
Informatívne a bezpečné metódy držanie ultrazvuková diagnostika schopné poskytnúť predstavu o stave mozgových ciev, umožňujú tiež včas odhaliť kritické zúženie tepien a aterosklerotické plaky. Ak je to potrebné, röntgenkontrastná angiografia a CT vyšetrenie doplnené o názory lekárov o stave tkanív a ciev mozgu. Moderné laboratórium dokáže rýchlo určiť ukazovatele hladiny cholesterolu, koagulability a viskozity krvi. Tieto údaje sú potrebné na to, aby bolo možné identifikovať predpoklady pre mozgovú príhodu.
Mnohí odborníci dospeli k záveru, že výber liečby je ovplyvnený prítomnosťou aterosklerotických plátov v krčných tepnách, vlastnosťami a povahou štruktúry a krvného obehu mozgových ciev, ako aj sprievodnými ochoreniami, ako je diabetes mellitus a arteriálna hypertenzia.
Veľký význam majú prevádzkové rizikové faktory, ktoré určujú klinické výsledky počas invazívnej manipulácie. Každý pacient by mal byť pred operáciou vyšetrený. Je to potrebné na identifikáciu možnosti mozgového tkaniva vydržať takúto operáciu. Ak štúdia odhalila vysoké riziko mŕtvice počas operácie, mala by sa vykonať pod dočasným bypassom. Táto technika pomáha operovať aj tým ľuďom, ktorí sú vážne chorí.
Malo by sa pamätať na to, že účinná terapia a kontrola úrovne systémového arteriálneho tlaku sú dôležitými faktormi prežitia chorých ľudí.
Kandidát lekárskych vied Lev Manvelov, Vedecké centrum neurológie Ruskej akadémie lekárskych vied
„Nepremeškajte jedinú príležitosť – život je krátky,“ povedal Stendhal. Vo veku 59 rokov bol život veľkého francúzskeho spisovateľa skrátený: mŕtvica.
Počítačová tomografia mozgu pri masívnej mozgovej príhode. Svetlá škvrna je zóna porúch krvného obehu.
Riziko mŕtvice závisí od mnohých faktorov. Ich prínos možno len približne odhadnúť.
Krčné tepny sú obzvlášť dôležité pre vyživovanie mozgu, zúženie ich priesvitu alebo dokonca jeho úplné uzavretie je pre mozog veľmi nebezpečné a môže viesť k mŕtvici.
Keď sa plak zväčší a spomalí prietok krvi, krvné doštičky sa naň „prilepia“. Takto vzniká trombus, ktorý môže spôsobiť nepriechodnosť – vypnúť časť mozgového prekrvenia z práce.
kritériá obezity.
Tepová frekvencia počas fyzickej aktivity (60-70% maxima), v závislosti od veku.
Akútna cievna mozgová príhoda, teda cievna mozgová príhoda, je najťažším cievnym ochorením mozgu. Ročne je u nás evidovaných viac ako 450 tisíc prípadov cievnej mozgovej príhody. V prvých troch týždňoch zomiera až 35 % pacientov a do konca prvého roka toto smutné číslo stúpa až na 50 %. Len 20 % ľudí, ktorí prekonali mozgovú príhodu, sa vracia do práce. Zvyšok čaká ťažký osud postihnutých.
Aby ste predišli vaskulárnym ochoreniam mozgu, musíte vedieť, čo prispieva k ich rozvoju ...
Pre cievne ochorenia mozgu a cievne ochorenia srdca sú rizikové faktory z veľkej časti rovnaké. Možno ich rozdeliť na vnútorné a vonkajšie. Napríklad obezita, diabetes mellitus, zhoršená dedičnosť (mŕtvica, srdcový infarkt, hypertenzia u blízkych príbuzných), pohlavie, vek sú vnútorné faktory. Emocionálny stres, sedavý životný štýl, zlé návyky (zneužívanie alkoholu, fajčenie), nepriaznivé podmienky prostredia sú vonkajšie.
Rizikové faktory možno rozdeliť aj podľa inej črty: neregulované (vek, pohlavie, rasa) a ovplyvnené (podvýživa, nedostatok fyzická aktivita fajčenie, zneužívanie alkoholu).
Vek a pohlavie. Frekvencia cievnej mozgovej príhody závisí od veku a v každom nasledujúcom desaťročí sa zdvojnásobuje v porovnaní s predchádzajúcou.
fúkanie. Starší ľudia (60 rokov a starší) majú 17-krát vyššiu pravdepodobnosť mozgovej príhody ako ľudia mladší ako 45 rokov. Je dokázané, že u žien sa mozgové príhody objavia vo vyššom veku ako u mužov – o 10-20 rokov neskôr. Mozgový infarkt pri ateroskleróze u mužov sa vyskytuje približne o 30 % častejšie ako u žien.
Sezóna a klíma. Mŕtvica a úmrtnosť na ňu závisí od meteorologických podmienok a ročného obdobia. Pre ľudí s kardiovaskulárnymi ochoreniami sú najnepriaznivejšie mesiace zima a jar. V tomto období často dochádza k prudkej zmene počasia, zrážkam, výrazným výkyvom atmosférického tlaku, teploty vzduchu a obsahu kyslíka vo vzduchu. Porušenia cerebrálnej cirkulácie sa stávajú častejšie v obdobiach náhlych zmien teploty.
arteriálnej hypertenzie.Často je bezprostrednou príčinou vývoja akútnych a chronických vaskulárnych ochorení mozgu arteriálna hypertenzia. Ale dá sa s tým bojovať.
Zopakujme si hlavné pravidlá liečby hypertenzie (ošetrujúci lekári o nich, samozrejme, hovoria, ale pacienti nie vždy dodržiavajú ich rady).
Liečba by mala začať minimálnymi dávkami jedného lieku. Ak náprava nie je dostatočne účinná ani pri zvýšení dávky, ošetrujúci lekár vyberie liek z inej skupiny alebo ešte lepšie predpíše kombinovanú liečbu. V prípade vedľajších účinkov je potrebné vymeniť aj liek. Je lepšie používať produkty s dlhodobým účinkom, ktoré po jednej aplikácii poskytujú účinok po dobu 24 hodín.
Pacient môže kontrolovať účinnosť liečby, najmä pri výbere dávky lieku, meraním krvného tlaku doma. Je veľmi dôležité pravidelne, aspoň dvakrát ročne, vykonávať denné monitorovanie krvného tlaku v nemocnici alebo ambulantne. Soľ by mala byť obmedzená - nie viac ako 5 g denne.
Lieky na zníženie krvného tlaku treba užívať každý deň, najlepšie v rovnakom čase. Upravte dávku liekov tak, aby krvný tlak príliš neklesol. V prípade závažných vaskulárnych lézií mozgu by sa mala hladina systolického (horného) krvného tlaku udržiavať v rozmedzí 135-150 mm Hg. Art., aby sa zabránilo zhoršeniu zásobovania krvou v postihnutých oblastiach mozgu.
Treba brať do úvahy, že pri chronických cievnych ochoreniach mozgu, tzv
autoregulácia prietoku krvi mozgom smerom k vyšším hodnotám krvného tlaku. Cievy lepšie znášajú zvýšenie tlaku ako jeho zníženie. V tomto prípade je narušená reaktivita mozgových ciev, teda schopnosť expandovať alebo zužovať, čo sa prejaví ultrazvukom po užití 0,25 mg nitroglycerínu pod jazyk. Pokles reaktivity mozgových ciev sa často vyskytuje vo veku nad 60 rokov.
Medzi rizikové faktory patrí nepravidelná liečba arteriálnej hypertenzie krátkodobo pôsobiacimi liekmi (zvyčajne sa to robí pri hypertenzných krízach); difúzne, fokálne zmeny v substancii mozgu a jeho edému, zistené počas počítačového alebo magnetického rezonančného zobrazovania; hypertrofia (zväčšenie) ľavej srdcovej komory.
Ak reaktivita mozgových ciev pretrváva, pacientom s chronickými vaskulárnymi ochoreniami mozgu sa odporúča znížiť systolický (horný) krvný tlak o 20% počiatočnej hladiny a diastolický (nižší) o 15%. Pri výraznom porušení systému regulácie prietoku krvi mozgom je lepšie znížiť systolický krvný tlak o 15% počiatočnej hladiny a diastolický o 10%.
Účinnosť antihypertenzív rôznych tried pri znižovaní rizika mŕtvice je rôzna. Antagonisty vápnika a diuretiká fungujú lepšie. Inhibítory angiotenzín konvertujúceho enzýmu a β-blokátory sú v porovnaní s nimi menej účinné.
Predpokladá sa, že arteriálna hypertenzia zvyšuje riziko mŕtvice 3-4 krát. Pri správne zvolenej liečbe arteriálnej hypertenzie sa riziko mŕtvice zníži dvakrát.
Ochorenie srdca. Všetko, čo narúša činnosť srdca, môže viesť k nedostatočnému zásobovaniu mozgu kyslíkom a živinami. To vytvára predpoklady pre rozvoj ischemickej cievnej mozgovej príhody.
Ďalšou príčinou mŕtvice pri srdcových ochoreniach je tromboembolizmus. V týchto prípadoch sa v dutinách srdca tvoria zrazeniny – krvné zrazeniny. Cestujú s krvným obehom a môžu upchať tepny v mozgu.
Srdcové zlyhanie je príčinou asi pätiny ischemických cievnych mozgových príhod a ischemická choroba srdca zvyšuje riziko ich rozvoja asi 2-krát.
Infarkt myokardu, ischemická choroba srdca, ochorenie srdcových chlopní, rôzne arytmie, ateroskleróza aorty a hlavných tepien hlavy (krčné a vertebrálne tepny), koronárne tepny srdca, ktoré ho zásobujú krvou, môžu viesť k tvorbe krvných zrazenín . Krvné zrazeniny sa môžu vyskytnúť pri cikatrických zmenách a kalcifikácii chlopní. Pri arytmiách nie sú srdcové komory predsiení a komôr úplne oslobodené od krvi tlačenej do veľkých ciev. V dôsledku toho dochádza k stagnácii krvi v srdci, čo tiež vedie k tvorbe krvných zrazenín. Riziko mŕtvice sa zvyšuje s hypertrofiou ľavej komory srdca - zhrubnutím jej steny, čo sa zvyčajne pozoruje pri arteriálnej hypertenzii.
Je dokázané, že pravidelná liečba pacientov s ochoreniami srdca a ciev výrazne znižuje pravdepodobnosť vzniku cievnej mozgovej príhody. K tomu je v prvom rade potrebné udržiavať optimálnu hladinu krvného tlaku, sledovať zrážanlivosť krvi, cholesterol a cukor v krvi, byť fyzicky aktívny, dodržiavať diétu a užívať lieky v súlade s lekárskymi odporúčaniami.
Diabetes. Pri tejto chorobe trpí nielen metabolizmus sacharidov, ale aj tukov a bielkovín, zaznamenávajú sa autoimunitné a hormonálne zmeny, menia sa reologické vlastnosti krvi a koncentrácia životne dôležitých látok v tele.
Rôzne zmeny v mozgových cievach pri diabete mellitus zahŕňajú porušenie cievneho tonusu (dystónia), lézie ciev rôznych kalibrov.
Riziko mŕtvice u mužov s cukrovkou 2. typu je 3-krát a u žien 5-krát vyššie ako u tých, ktorí toto ochorenie nemali. Pacienti musia dodržiavať diétu a užívať predpísané antidiabetiká. Všetky osoby staršie ako 40 rokov by si mali dať urobiť krvný test na cukor bez ohľadu na to, ako sa cítia. Pacienti si musia sledovať hladinu cukru špeciálnym prístrojom a viesť si denník, v ktorom sa zaznamenáva hladina cukru a liečba.
Fajčenie. Tento zlozvyk zdvojnásobuje riziko kardiovaskulárnych ochorení. Je príčinou 60-85% úmrtí na rakovinu pľúc, tráviaceho traktu a ústnej dutiny. Ak rodičia fajčia, zdravie nielen existujúcich, ale aj budúcich detí sa prudko zhoršuje.
Pod vplyvom nikotínu, oxidu uhoľnatého a iných látok (celkovo dym obsahuje viac ako 3400 zlúčenín) rýchlo dochádza k zmenám v zložení krvi. Krvný tlak stúpa, srdcová frekvencia sa zvyšuje.
Srdce fajčiara za deň urobí o 12-15 tisíc kontrakcií viac ako srdce nefajčiara. Takýto neekonomický režim činnosti srdca vedie k jeho predčasnému opotrebovaniu. Fajčiari sú náchylnejší na srdcové arytmie, až fibriláciu predsiení, ktorá môže spôsobiť mozgovú príhodu alebo náhlu smrť. Nikotín môže spôsobiť vazospazmus, zmeny v stenách tepien.
Keďže fajčenie zvyšuje krvný tlak, riziko mozgového krvácania u fajčiarov je 2,5-krát vyššie ako u nefajčiarov. Americkí vedci vypočítali, že u ľudí vo veku 60 rokov, ktorí fajčili 40 rokov, sa riziko vzniku ťažkej aterosklerózy zvyšuje asi 3,5-krát v porovnaní s nefajčiarmi.
Výbor expertov Svetovej zdravotníckej organizácie sa domnieva, že dávku tabakového dymu možno skutočne znížiť fajčením menšieho množstva cigariet, plytkým vdychovaním, zanechávajúc veľké ohorky cigariet (pretože koncentrácia najviac škodlivé zložky tabakový dym sa zvyšuje s fajčením cigarety), pričom sa z každej cigarety vyťahuje menej ťahov a po každom potiahnutí cigareta sa vyberie z úst.
Samozrejme, najlepšie je okamžite prestať fajčiť. Podľa psychológov je však možné priviesť fajčiara k myšlienke potreby a možnosti rozlúčky s deštruktívnym elixírom a postupne.
Drogová liečba fajčenia je v prvom rade zameraná na rozvoj averzie voči tabakovému dymu. Na tento účel sa používajú adstringenty, vyplachovanie úst pred zapálením cigarety. Okrem toho sa vykonáva substitučná terapia, ktorá umožňuje odstrániť abstinenčné príznaky nikotínu zavedením látok do tela, ktoré sú svojím účinkom podobné nikotínu, ale nemajú jeho škodlivý účinok. Používajú tiež produkty na báze nikotínu (bez iných škodlivé látky nachádzajúce sa v tabakovom dyme), žuvačkách a náplastiach.
„Vlády zohrávajú kľúčovú úlohu pri kontrole užívania tabaku,“ hovorí jedna z výziev pre Svetovú zdravotnícku organizáciu. "Najúčinnejšie opatrenia na potlačenie tabakovej epidémie sa neprijímajú v nemocniciach, ale vo vládnych zasadačkách."
Poruchy metabolizmu lipidov. Skutočnosť, že metabolizmus lipidov je narušený, možno posúdiť podľa obsahu cholesterolu v krvi. Normálny celkový cholesterol je 5,2 mmol/l (200 mg/dl) a menej; hraničné čísla - 5,2-6,4 mmol / l (200-239 mg / dl); vysoká hladina (hypercholesterolémia) - 6,5 mmol / l (240 mg / dl) a viac. Normálna hladina lipoproteínov s nízkou hustotou sa v závislosti od veku pohybuje od 2 do 4-5 mmol / l, lipoproteínov s vysokou hustotou - 0,9-1,9 mmol / l, triglyceridov - 0,5-2,1 mmol / l.
Na normalizáciu metabolizmu lipidov sa odporúča diéta obmedzujúca konzumáciu tučného mäsa, údenín, margarínu, bieleho chleba, muffinov, sladkostí (cukor, džem, cukrovinky). Celkový obsah kalórií by mal byť až 2000-2500 kcal / deň pre mužov, 1500-2000 kcal / deň pre ženy. Diéta potrebuje čerstvú zeleninu a ovocie a potraviny s ťažko stráviteľnými sacharidmi (celozrnné výrobky, čierny a otrubový chlieb), s veľkým množstvom vlákniny, rýb, kyslého mlieka a morských plodov.
Strava by mala byť obzvlášť prísna, keď sú poruchy metabolizmu lipidov kombinované s ischemickou chorobou srdca, aterosklerotickým zúžením hlavných ciev hlavy (krčné a vertebrálne tepny) a skorými príznakmi cievnych ochorení mozgu. Sú charakterizované bolesťou hlavy, závratmi, hlukom v hlave, zníženou pamäťou, výkonom atď.
Obezita. Pohodlný ukazovateľ na určenie stupňa obezity - nadmerné hromadenie tukového tkaniva v tele - index telesnej hmotnosti (BMI), alebo Queteletov index. Tento ukazovateľ, ktorý navrhol belgický matematik Adolphe Quetelet v polovici 19. storočia, sa dodnes považuje za najpresnejšiu mieru zhody telesnej hmotnosti s výškou.
Normálne index nepresahuje 25 a vypočíta sa podľa vzorca: hmotnosť v kilogramoch delená výškou v metroch na druhú. Povedzme, že hmotnosť je 80 kg a výška je 160 cm.Po aritmetických výpočtoch zistíme, že Queteletov index je 31,6, čo znamená obezitu.
Obezita (Quetelet index vyšší ako 30) je zistená u 20-25% populácie väčšiny krajín západnej Európy a Spojených štátov.
Ďalším ukazovateľom, ktorý umožňuje posúdiť prítomnosť obezity, je koeficient, ktorým sa určuje povaha distribúcie tukového tkaniva. Vypočíta sa podľa vzorca: obvod pása / obvod bokov (OD / OB). OT / OB index u mužov je viac ako 1,0 a u žien viac ako 0,85 označuje abdominálny typ obezity.
Hlavnými príčinami obezity sú prejedanie sa, nadmerná konzumácia tučných jedál, spojená s nízkou fyzickou aktivitou s dedičnou predispozíciou. Obezita vzniká v dôsledku dlhodobej energetickej nerovnováhy, kedy energetický príjem z potravy prevyšuje energetický výdaj organizmu. Pozorovanie niektorých národov Juhoafrickej republiky, jediacich najmä proso, ryby, datle a orechy, ukázalo, že nemajú cievne ochorenia mozgu a srdca, je stanovený normálny krvný tlak, nízka hladina cholesterolu v krvi. Do vysokého veku zostávajú fyzicky silní a aktívni a umierajú najmä na infekčné choroby.
Nedostatočná fyzická aktivita. V ekonomicky vyspelých krajinách existuje len málo druhov prác, ktoré si vyžadujú veľkú fyzickú námahu. Moderné vozidlá zachránili človeka od toho, aby musel veľa chodiť, eskalátory a výťahy – od lezenia po schodoch, televíziou „spútaných“ ľudí až po mäkké a pohodlné kreslá. Sedavý spôsob života obyvateľstva viedol k prudkému poklesu nákladov na energie. V dôsledku toho sa obezita a znížená fyzická aktivita stali masovým fenoménom. Obezita má zasa významnú úlohu pri vzniku arteriálnej hypertenzie, diabetes mellitus, zvýšenej hladiny cholesterolu v krvi, ktorá zvyšuje riziko akútnych cievnych mozgových príhod.
Sedavý životný štýl mení reaktivitu centrály nervový systém, cievny tonus, vytvára predispozíciu k stresu. U fyzicky aktívnych ľudí je menej pravdepodobné, že sa u nich vyvinie cerebrovaskulárne ochorenie. Je tiež známe, že riziko vzniku srdcového infarktu u fyzicky neaktívnych ľudí sa zvyšuje 1,5-2 krát v porovnaní s fyzicky aktívnymi ľuďmi.
Ak zdraví ľudia potrebujú fyzickú aktivitu na prevenciu chorôb, potom tí, ktorí trpia kardiovaskulárnymi chorobami, potrebujú fyzioterapeutické cvičenia. Prispieva k normalizácii krvného tlaku, zlepšuje srdcovú činnosť a cerebrálny obeh, znižuje prejavy ochorenia, zvyšuje účinnosť.
Vďaka systematickému tréningu sa v tele vyvíja pokojnejšia reakcia kardiovaskulárneho systému na rovnakú fyzickú aktivitu: znižuje sa zvýšenie srdcovej frekvencie a krvného tlaku, znižuje sa spotreba kyslíka srdcom.
Fyzická aktivita je klasifikovaná podľa intenzity a trvania v závislosti od toho, ako veľmi zvyšuje srdcovú frekvenciu. Na rekreačné účely sa všeobecne odporúča cvičiť stres so srdcovou frekvenciou nie vyššou ako 85 % maximálnej hodnoty. Pre spaľovanie tukov a redukciu nadbytočnej telesnej hmotnosti je najúčinnejšie cvičenie s intenzitou 60-70% maximálnej tepovej frekvencie.
Pre dávkovanie pohybovej aktivity sa najčastejšie využívajú pulzomery, ktoré pulz nepretržite zaznamenávajú. Fungujú na rovnakom princípe ako biopotenciálne záznamníky srdca na povrchu. hrudník pri zaznamenávaní elektrokardiogramu. Monitory nepretržite sledujú hodnotu srdcovej frekvencie a vydávajú zvukový a vizuálny alarm, keď srdcová frekvencia prekročí hranice vopred určenej zóny.
Alkohol. Opilstvo a alkoholizmus sú jednou z hlavných príčin úmrtnosti v Rusku. Okrem toho sa v posledných rokoch úmrtnosť na alkoholizmus u mužov zvýšila 2,5-krát a u žien dokonca 3-krát.
Mŕtvica u ľudí mladý vekčasto sa vyvíjajú v stave intoxikácie. Systematické užívanie alkoholu zvyšuje riziko mozgových krvácaní a mozgových infarktov. hrá významnú úlohu pri rozvoji kardiovaskulárnych ochorení individuálna citlivosť k alkoholu. Je známe, že u niektorých ľudí ani dlhodobé požívanie alkoholu nemusí spôsobiť vážne komplikácie, u iných sa ťažké poškodenie nervového a cievneho systému, psychiky a vnútorných orgánov prejaví pomerne rýchlo a pri relatívne menšom požití alkoholu.
Alkohol nespôsobuje priamo aterosklerózu, ale pôsobí komplexnejšie, podporuje zmeny na malých cievach, narúša ich priechodnosť. Vo všetkých častiach mozgu sú problémy s krvným obehom. Krv stagnuje v cievach mozgu a jeho membránach. Steny krvných ciev sú impregnované plazmou, okolo nich sa vyskytujú krvácania. Existuje tendencia k trombóze. Intoxikácia alkoholom a nikotínom sa navzájom posilňujú.
emocionálny stres.Ťažká ekonomická situácia, neistota z budúcnosti, zvyšujúce sa životné tempo, vysoká miera ambícií, neúspešné hľadanie vhodného zamestnania, nadmerná pracovná vyťaženosť, nedostatok informácií alebo naopak pretlak informácií, hádky a konflikty v práci aj doma, plus náklady na urbanizáciu a žalostný stav životného prostredia – to všetko spôsobuje preťaženie nervového systému.
Pod vplyvom emočného stresu sa mení biochemické zloženie krvi, obsah elektrolytov, hladovanie kyslíkom cievnej steny s jej následnými zmenami.
Príspevok emočného stresu k rozvoju cievnych ochorení mozgu potvrdili rozsiahle epidemiologické štúdie realizované v ekonomicky vyspelých krajinách sveta. V mestách je emocionálny stres bežnejší ako vo vidieckych oblastiach. Častejšie ako v bežnej populácii sa vyskytuje u ľudí, ktorých práca je spojená s veľkým nervovým vypätím: medzi pracovníkmi spojov, novinármi, robotníkmi v hlučných dielňach, vodičmi atď. populácie a jej komplikácií. Dvakrát častejšie ako u robotníkov sa táto choroba vyskytuje u ľudí zapojených do duševnej práce.
Pri objasňovaní úlohy emočného stresu ako rizikového faktora pre rozvoj kardiovaskulárnych ochorení sa zistilo, že určitý význam má typ osobnosti. Psychológovia rozlišujú osobnostný typ A s takzvaným syndrómom náhlenia, ktorý sa vyznačuje energickým štýlom správania, vrátane neschopnosti uvoľniť sa, netrpezlivosť, uponáhľanosť. Títo ľudia majú prílišnú kontrolu nad sebou a ostatnými. Rýchlo sa pohybujú a rozprávajú a rýchlo jedia. Môžu robiť rôzne veci súčasne.
Osobnosti typu A sú náchylné vytvárať stresové situácie a dostať sa do týchto situácií. Angina pectoris, infarkt myokardu, cievne mozgové príhody sa u nich vyskytujú častejšie ako u ľudí opačného psychologického typu B. Výskyt artériovej hypertenzie je spojený s takými emóciami, ako je potlačený hnev, podráždenosť, agresivita.
Nie je možné úplne odstrániť emocionálny stres zo života. Jeho vplyv je možné znížiť posilnením adaptačných mechanizmov človeka na stresové situácie: fyzickým a duševným tréningom, ktorý vám umožňuje „vybiť“ sa z nereagovaných emócií.
Stres môže byť spoločenský a individuálny a nielen negatívny, ale aj pozitívny. Môže vám pomôcť rýchlejšie reagovať v rôznych situáciách. V živote sa často vyskytujú malé stresy, ktoré nepredstavujú vážne nebezpečenstvo. Ak stresová situácia pretrváva dlhší čas, môže to viesť k rozvoju nových ochorení: vegetovaskulárna dystónia, arteriálna hypertenzia, neurózy a množstvo ďalších alebo k exacerbácii existujúcich. Samozrejme, že krátkodobé stresy, dokonca aj jeden, ale silný stres, vyvolaný tragickými udalosťami, môžu byť nebezpečné.
Dokonca aj starovekí filozofi považovali za nevyhnutné pre zdravie dosiahnuť duševnú harmóniu a životnú múdrosť. Demokritos považoval za ideál „euthymie“ – pokojný, vyrovnaný život. „Ataraxia“ – vyrovnanosť a pokoj v duši hlásal Epikuros a vynikajúci učiteľ a mysliteľ Jan Amos Komenský (1592 – 1670) v „Pravidlách života“ napísal: „... aby ste boli výkonnejší, niekedy dajte odpočívajte alebo zmeňte typ práce. Kde sa napätie nestrieda s odpočinkom, tam nie je výdrž. Natiahnutá luk praskne.“ Úlohou však nie je snažiť sa všetkými prostriedkami vyhnúť ťažkostiam budovaním života podľa nečinného, lenivého, Oblomovovho modelu. Musíte sa naučiť prekonávať prekážky na ceste životom, vytvoriť si voči nim duševnú imunitu.
Krv a krvné cievy. Závažným rizikovým faktorom cievnej mozgovej príhody je ateroskleróza (zúženie) hlavných ciev hlavy, ktorá môže výrazne zhoršiť zásobovanie mozgu krvou. Jeho prvými príznakmi môžu byť bolesti hlavy, závraty, neistota a potácanie sa pri chôdzi, hluk v hlave, strata pamäti. Ak je dlhodobá konzervatívna liečba (lieky, fyzioterapia) neúčinná, rozhoduje sa o otázke chirurgickej intervencie.
Cievne ochorenia mozgu, dokonca aj v počiatočných štádiách, sú sprevádzané porušením reologických vlastností (tekutosti) krvi. Tvorba agregátov červených krviniek a krvných doštičiek môže zhoršiť krvný obeh v cievach mozgu a prispieť k tvorbe krvných zrazenín. V dôsledku toho môže dôjsť k úplnému zablokovaniu tepien.
Kyselina acetylsalicylová (aspirín) sa široko používa na zlepšenie reologických vlastností krvi. Používajú sa malé dávky - 1 mg na 1 kg telesnej hmotnosti (75-100 mg 1-krát denne), aby sa predišlo komplikáciám (podráždenie gastrointestinálneho traktu, krvácanie). Na báze kyseliny acetylsalicylovej existujú lieky s miernejším účinkom na gastrointestinálny trakt. Je dokázané, že ich pravidelný príjem môže zabrániť vzniku ischemickej cievnej mozgovej príhody. Malo by sa pamätať na to, že v priebehu času sa zvyšuje odolnosť (imunita) voči aspirínu. Preto je vhodné pred začatím liečby aspirínom a v jej priebehu (raz za pol roka) otestovať individuálny antiagregačný účinok aspirínu. Takýto testovací systém bol vyvinutý vo Vedeckom centre pre neurológiu Ruskej akadémie lekárskych vied.
Okrem aspirínu sa ako protidoštičkové látky používajú aj iné lieky: klopidogrel (Plavix), dipyridamol, pentoxifylín (trental, agapurín).
Preventívne programy boja proti artériovej hypertenzii realizované výskumnými skupinami u nás aj v zahraničí umožnili v priebehu 5 rokov znížiť výskyt cievnej mozgovej príhody o 45 – 50 %. Zavedenie takýchto programov do praktického zdravotníctva zachráni zdravie mnohých tisícov ľudí.
Bezprostrednou príčinou mŕtvice je prasknutie alebo zablokovanie cievy. Pri prasknutí cievy dochádza ku krvácaniu v mozgu (hemoragická mŕtvica) alebo pod jeho membránami (subarachnoidálne krvácanie). Ale najbežnejší typ mŕtvice je ischemický, spojený s blokádou mozgových ciev. Ischemické mŕtvice sú asi štyrikrát častejšie ako hemoragické mŕtvice.
Ak niekto ochorie doma, urobte si jednoduchý test, ktorý vám pomôže určiť, či daná osoba neprekonala mozgovú príhodu. Najprv požiadajte chorého, aby uviedol svoje meno, potom ho požiadajte, aby sa usmial, a potom zdvihnite ruky. Ak nie je dokončená aspoň jedna úloha, možno je to znak mŕtvice. Okamžite zavolajte sanitku.
Pri chronických cievnych ochoreniach mozgu sa autoregulácia prietoku krvi mozgom mení smerom k vyšším hodnotám arteriálneho tlaku - cievy lepšie znášajú jeho zvýšenie ako zníženie. Toto je potrebné vziať do úvahy pri výbere dávky liekov, ktoré znižujú krvný tlak.
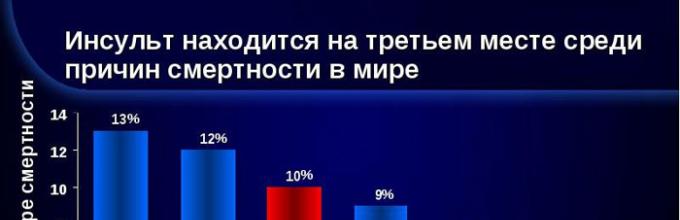
Kardiovaskulárne ochorenia boli vždy hlavnou príčinou úmrtí a mŕtvica pevne drží druhé miesto v tomto zozname. Je tiež na treťom mieste medzi všetkými chorobami nervového systému - to dokazujú štatistiky WHO. V Rusku je ročne zaregistrovaných asi 400 tisíc prípadov mŕtvice a 35% z nich je smrteľných. A to hovoríme o ľuďoch všetkých vekových kategórií, nielen o starších, ako sa bežne verí.
Štatistika mŕtvice je sklamaním
Mŕtvica dnes nemá žiadne vekové hranice a medzi pacientmi kliník môžete stretnúť aj 5-6-ročné deti, ktorým bola stanovená táto hrozná diagnóza. Najhoršie na tom je, že v mladom veku sa najčastejšie rozvinie najťažší typ cievnej mozgovej príhody – hemoragická, sprevádzaná rozsiahlymi intracerebrálnymi krvácaniami. Vo veľmi mladom veku je to dôvod vrodené anomálie intracerebrálne cievy.
Vedieť, čo je mŕtvica, je nevyhnutné nízky vek- o príčinách, ktoré slúžia ako provokujúce faktory a preventívne opatrenia.
Kto ochorie ľahšie?
Najčastejšie sa zaznamenáva ischemická cievna mozgová príhoda, ktorá predstavuje asi 80 %. celkový počet a je často príčinou invalidity. Podľa priemerných údajov sa len asi 13 % pacientov dokáže úplne zotaviť. Zvyšné prípady končia smrťou alebo invaliditou. Asi 30 % ľudí, ktorí prekonali mozgovú príhodu, následne potrebuje pomoc zvonku, pretože nie sú schopní sa o seba postarať.
Určitú postupnosť možno vysledovať aj pri profesijných povolaniach chorých. Hodnotenie vyzerá takto:
- znalostní pracovníci – 40 %;
- fyzická práca - 33%.
- ľudia, ktorí kombinujú duševnú a fyzickú aktivitu – 27 %.
Mladí ľudia do 40-45 rokov sú pod útokom kvôli zbesilému rytmu moderný život- neustály stres, nedostatok odpočinku a obrovské množstvo zlých návykov vrátane alkoholu a drog. To, že takýto nezdravý životný štýl väčšina mladých ľudí považuje za normu, potvrdzuje rozsiahla štúdia, ktorá bola vykonaná v Spojených štátoch v rokoch 1995 až 2008. U nás sa situácia príliš nelíši k lepšiemu.
Napriek tomu je úmrtnosť pacientov v akomkoľvek veku na mozgovú príhodu u nás štyrikrát vyššia ako v Spojených štátoch a Kanade, čo je v číslach nasledovné – 175 úmrtí na 100 000 pacientov. Zároveň je percentuálny pomer mužov a žien 39/25, resp. Ak hovoríme o veku, tak ten dnes už pri vzniku cievnej mozgovej príhody nehrá kľúčovú úlohu – do popredia sa dostáva nesprávna životospráva.
Pojem nezdravý životný štýl zahŕňa nielen fajčenie, alkohol, drogy či prejedanie sa. Ide o nedostatok bežnej fyzickej aktivity a ignorovanie vlastných chorôb, ktoré už človek pozná. Neustále zvýšený tlak teda veľmi rýchlo vedie k strate bývalej elasticity ciev mozgu, čo je často príčinou hemoragickej mŕtvice, a rôzne srdcové arytmie prispievajú k trombóze.
Mŕtvica ako príčina invalidity

Mŕtvica je jednou z hlavných príčin invalidity
V Rusku tradične po mŕtvici veľké množstvo ťažko postihnutý. Prispieva k tomu viacero faktorov. Napríklad počet urgentne hospitalizovaných pacientov nepresahuje 30 % z celkového počtu prípadov, malý počet jednotiek intenzívnej starostlivosti na neurologických oddeleniach, ako aj časté zanedbávanie potreby intenzívnej rehabilitácie realizovanej v špecializovaných centrách.
Medzi ďalšie problémy prispievajúce k prevalencii mŕtvice medzi pacientmi rôzneho veku, dochádza k nedostatočnému využívaniu neurozobrazovacích metód na odlišná diagnóza povaha mŕtvice. Podľa oficiálnych údajov sa používajú nie vo viac ako 20% prípadov, a to aj vo veľkých mestách a dobre vybavených nemocniciach. A sú nevyhnutné, pretože medzi všetkými mozgovými príhodami sa 3,4% vyskytuje so subarachnoidálnym a 16,8% s intracerebrálnym krvácaním.
Po primárnej cievnej mozgovej príhode v starobe pacienti žijú 8-9 rokov plne slúžiacich sebe, ale ak dôjde k opätovnému porušeniu, toto obdobie sa skráti na dva roky a kvalita života zostáva príliš vysoká.
U starších pacientov môže mať mŕtvica niekoľko patogenetických typov naraz - diagnóza každého z nich má svoje vlastné charakteristiky. Aterotrombotické alebo hemodynamické typy tvoria asi 50 %, lakunárne mozgové príhody zaberajú 22 %, zvyšok „berie“ kardioembolický.
Prečo sú mladí ľudia chorí?

V posledných rokoch sa mŕtvica stáva bežnejšou u mladých ľudí.
V našej krajine je asi 20% všetkých prípadov registrovaných cerebrovaskulárnych patológií ľudia v produktívnom veku - 20-59 rokov. Napriek pomerne „mladšej“ mozgovej príhode má stále tendenciu „dozrievať“. Dokazuje to register mozgových príhod NABI - podľa neho sa frekvencia mozgových príhod zvyšuje trikrát za desaťročie takmer v každom regióne našej krajiny.
Napriek tomu sa zvyšuje aj výskyt cievnej mozgovej príhody vo veku 15-45 rokov. Za posledné desaťročie sa miera výskytu zvýšila približne o 30 %. Zároveň hlavná časť týchto pacientov trpela arteriálnou hypertenziou, nadváhou alebo diabetes mellitus - títo pacienti spravidla nedostávali adekvátnu liečbu. Ischemická mozgová príhoda sa stala bežnejšou a vo veku 5-14 rokov bol „nárast“ približne 31%. Prípady cievnej mozgovej príhody vzrástli o 37 % vo veku 35 – 47 rokov, o 30 % vo veku 15 – 34 rokov.
V mnohých ohľadoch je tento trend spôsobený nedostatkom plnohodnotnej prevencie. Tí ľudia, ktorí už prekonali prechodný ischemický záchvat alebo mozgovú príhodu, bez ohľadu na vek, potrebujú veľa preventívnej práce zameranej na prevenciu druhého záchvatu. To sa dosiahne prísnym dodržiavaním odporúčaní lekára, vzdávaním sa zlých návykov a udržiavaním zdravý životný štýlživota.
Každý rok 29. októbra svet oslavuje Svetový deň cievnej mozgovej príhody, ktorý v roku 2006 založila Svetová organizácia pre cievnu mozgovú príhodu, aby vyzvala na naliehavé opatrenia v globálnom boji proti tejto chorobe.
Témou Svetového dňa cievnej mozgovej príhody 2016 je „Mŕtvica je liečiteľná“.
Podujatia venované Svetovému dňu cievnej mozgovej príhody sú zamerané na zvýšenie povedomia občanov o problematike cievnej mozgovej príhody, o potrebe včasných lekárskych prehliadok a preventívnych lekárskych prehliadok, o potrebe korekcie rizikových faktorov a kontroly fyziologických parametrov, ako aj o poznanie príznakov ochorenia. mŕtvica a postup pre nezávislé konanie a konanie iných v prípade ich objavenia sa.
Cievne ochorenia mozgu sú naďalej najdôležitejším medicínskym a spoločenským problémom. moderná spoločnosť, čo je vzhľadom na ich vysoké percento v štruktúre chorobnosti a úmrtnosti obyvateľstva významnými ukazovateľmi dočasných strát práce a primárnej invalidity.
Každý rok je v Rusku zaregistrovaných viac ako 450 tisíc prípadov mŕtvice.
Výskyt akútnej cerebrovaskulárnej príhody (ACC) v Rusku je 2,5-3 prípadov na 1000 obyvateľov za rok a úmrtnosť v akútnom období mŕtvice dosahuje 35%, pričom do konca prvého roka sa zvyšuje o 12-15%; do 5 rokov po cievnej mozgovej príhode zomrie 44 % pacientov. Najvyššia mortalita je zaznamenaná pri rozsiahlych cievnych mozgových príhodách v karotidovom bazéne (60 % počas prvého roka).
Postihnutie po mozgovej príhode je na prvom mieste medzi všetkými príčinami invalidity a je 3,2 na 10 000 obyvateľov.
Treba zdôrazniť, že v Rusku ľudia zomierajú na cerebrovaskulárnu patológiu v mladšom veku ako v západných krajinách. V Spojených štátoch sa teda medzi všetkými úmrtiami na choroby obehového systému vyskytuje menej ako 10% vo veku do 65 rokov, zatiaľ čo v Rusku zomiera v tomto veku 30% pacientov. V Rusku je úmrtnosť na mŕtvicu jednou z najvyšších na svete. To predstavuje 175 úmrtí na každých 100 000 ľudí.
V moskovskom regióne za 7 mesiacov roku 2016 bola úmrtnosť na cerebrovaskulárnu patológiu 100,6 na 100 tisíc ľudí, na mŕtvicu 128,7 na 100 tisíc ľudí.
Mnoho výskumníkov zaznamenalo tendenciu k omladzovaniu skupiny pacientov s vaskulárnymi ochoreniami mozgu. CMP u mladých mužov a žien sa z kategórie kazuistiky stala každodennou realitou a niekedy spôsobuje značné ťažkosti pri diagnostike a liečbe takýchto pacientov.
Mnohí pacienti majú komorbidity, ktoré zvyšujú riziko recidívy cievnej mozgovej príhody a znižujú schopnosť pacienta zúčastniť sa aktívnej rehabilitácie. Arteriálna hypertenzia, koronárna patológia, obezita, diabetes mellitus, artritída, hypertrofia ľavej komory a srdcové zlyhanie sú oveľa bežnejšie medzi komorbiditami u pacientov, ktorí prekonali mŕtvicu.
V Rusku medzi pacientmi s mŕtvicou pracovná činnosť len 10 % pacientov sa vracia, 85 % potrebuje stálu lekársku a sociálnu podporu a 25 % pacientov zostáva až do konca života hlboko postihnuté.
Hlavné typy mŕtvice sú: ischemická mŕtvica (mozgový infarkt) a hemoragická mŕtvica (intracerebrálne krvácanie).
Možno rozlíšiť šesť príznakov mozgovej príhody, ktoré sa môžu prejaviť v izolovanej forme aj v určitej vzájomnej kombinácii:
- Náhla slabosť, necitlivosť, porucha citlivosti v ruke a/alebo nohe (zvyčajne na jednej polovici tela).
- Náhla necitlivosť a/alebo asymetria tváre.
- Náhly nástup poruchy reči (nezrozumiteľná reč, nejasná výslovnosť) a nepochopenie slov adresovaných danej osobe.
- Náhle rozmazané videnie v jednom alebo oboch očiach (rozmazané videnie, dvojité videnie).
- Náhle ťažkosti s chôdzou, závraty, strata rovnováhy a koordinácie.
- Náhla veľmi silná bolesť hlavy.
U niektorých ľudí sa niektoré symptómy vyskytujú a netrvajú dlho – od niekoľkých minút až po hodinu, môžu prejsť samy. V srdci tohto javu je dočasné zastavenie prietoku krvi cez mozgovú tepnu. Lekári tento stav nazývajú prechodný ischemický záchvat alebo mikromŕtvica.
U väčšiny ľudí, ktorí prekonali jeden alebo viac malých mozgových príhod, sa následne vyvinie závažná mozgová príhoda.
Primárna prevencia cerebrovaskulárnych ochorení, vrátane vplyvu na regulované sociálne, domáce a medicínske rizikové faktory, má primárny význam pri znižovaní chorobnosti, úmrtnosti a invalidity v dôsledku cievnej mozgovej príhody.
Podľa WHO možno rizikové faktory spojené s mozgovou príhodou rozdeliť do štyroch kategórií:
- Hlavné modifikované rizikové faktory (vysoký krvný tlak, diabetes mellitus, zvýšená hladina cholesterol, nízka fyzická aktivita, zlá výživa a obezita, fajčenie, fibrilácia predsiení a iné srdcové choroby);
- Iné modifikované rizikové faktory (sociálny status, psychické poruchy, chronický stres, zneužívanie alkoholu, užívanie drog, niektoré lieky);
- Neupravené rizikové faktory (vek, dedičnosť, národnosť, rasa, pohlavie);
- „Nové“ rizikové faktory (hyperhomocysteinémia, vaskulitída, porucha zrážanlivosti krvi).
Hlavným cieľom aktivít primárnej prevencie, vrátane kampane realizovanej v rámci tzv svetový deň boj proti cievnej mozgovej príhode - zvyšovanie povedomia obyvateľstva a najmä mládeže o problematike cievnej mozgovej príhody, o preventívnych opatreniach, ako aj o dôležitosti správnej a včasnej prvej pomoci.
Je potrebné vysvetliť obyvateľom, že je veľmi dôležité okamžite rozpoznať príznaky cievnej mozgovej príhody, pretože čím skôr sa začne s liečbou, lepší muž zotavuje sa z mŕtvice. Ak máte podozrenie na mŕtvicu, musíte urýchlene zavolať sanitku a okamžite hospitalizovať pacienta. Naliehavosť hospitalizácie a začatia liečby je daná existenciou takzvaného terapeutického okna pre cievnu mozgovú príhodu (4-4,5 hodiny), začiatok liečby v rámci ktorého je možné minimalizovať alebo úplne eliminovať ťažké následky túto chorobu.
Pred príchodom špecialistov by ste mali:
- položiť pacienta na vysoké vankúše;
- Otvorte vetrací otvor alebo okno. Odstráňte tesné oblečenie, rozopnite golier košele, tesný opasok alebo opasok;
- merať krvný tlak. Ak je zvýšená, podajte liek, ktorý pacient v takýchto prípadoch zvyčajne užíva, alebo aspoň jednoducho ponorte nohy obete do mierne horúcej vody. Tlak ale výrazne neznižujte! Optimálne - o 10-15 mm Hg, nie viac. V akútnom období mŕtvice je použitie vazodilatancií, ako je papaverín, no-shpa, kyselina nikotínová, kontraindikované, pretože vďaka nim sa cievy rozširujú nie v postihnutých, ale v nepoškodených oblastiach mozgu. V dôsledku toho sa tam vrhá krv, zatiaľ čo v poškodených oblastiach sa zhoršuje hladovanie kyslíkom;
- je lepšie podávať pacientovi špeciálne prípravky, ktoré môžu chrániť nervové bunky, napríklad glycín (treba ho dať pod jazyk a uchovávať až do úplného rozpustenia).
Mŕtvici sa dá vyhnúť, ak vediete zdravý životný štýl a prijmete preventívne opatrenia.
Prevencia mŕtvice je založená na základných princípoch zdravého životného štýlu.
- Poznajte a kontrolujte svoj krvný tlak.
- Nezačínajte fajčiť alebo prestaňte fajčiť čo najskôr.
- Pridávajte do jedla čo najmenej soli a odmietajte konzervované a spracované potraviny, ktoré ho obsahujú v nadbytku.
- Dodržujte základné princípy Zdravé stravovanie- Jedzte viac zeleniny a ovocia, vzdajte sa pridaného cukru a nasýtených živočíšnych tukov.
- Nepite alkohol. Riziko mŕtvice je najvyššie v prvých hodinách po požití alkoholu.
- Kontrolujte hladinu cholesterolu v krvi.
- Cvičte pravidelne. Dokonca aj mierna fyzická aktivita – chôdza alebo bicyklovanie – znižuje riziko vzniku kardiovaskulárnych ochorení vrátane mŕtvice.
- Dodržiavajte režim práce a odpočinku.
- Zvýšte toleranciu voči stresu.
Primárna prevencia zohráva rozhodujúcu úlohu pri znižovaní úmrtnosti a invalidity na cievnu mozgovú príhodu, napriek tomu optimalizácia systému starostlivosti o pacientov s cievnou mozgovou príhodou, prijatie terapeutických a diagnostických štandardov pre manažment takýchto pacientov vrátane rehabilitačných opatrení a prevencie recidivujúcich cievnych mozgových príhod. , má významný vplyv.
Moskovské regionálne centrum lekárskej prevencie (Pobočka lekárskej prevencie GAUZMO KTsVMiR) odporúča zdravotníckych pracovníkov, vedúcich zdravotníckych zariadení, územných odborov lekárskej prevencie (centrá, oddelenia, úrady) a Zdravotných stredísk, v úzkom kontakte s odbormi pre koordináciu činnosti lekárskych a farmaceutických organizácií Ministerstva zdravotníctva Moskovskej oblasti organizovať dňa medzirezortnej báze nasledovné informačné a vzdelávacie podujatia venované Svetovému dňu boja s mozgovou príhodou
- Pre širšiu informovanosť obyvateľstva o Svetovom dni cievnej mozgovej príhody prostredníctvom médií uverejňujte informácie na internetových portáloch obce.
- Organizovať a viesť priame prenosy s prejavmi lekárov v rozhlase a televízii s dôrazom na rizikové faktory a prevenciu mozgových príhod.
- Publikovať príslušné články v miestnej tlači.
- Realizovať tematické semináre a konferencie pre lekárov a pomocných zdravotníckych pracovníkov.
- Organizovanie hromadných podujatí pre obyvateľstvo vrátane konzultácií v podnikoch, inštitúciách, kultúrnych domoch, kinách, obchodných centrách a pod. s meraním krvného tlaku a antropometrických údajov, stanovením glykémie a cholesterolu v krvi, vystúpeniami neurológov a terapeutov, premietaním video materiálov o prevencii cievnej mozgovej príhody.
- V zdravotníckych zariadeniach realizovať vydávanie tematických hygienických bulletinov.
- Rozdávajte poznámky, brožúry, letáky o prevencii cievnej mozgovej príhody, ako aj o dôležitosti správnej a včasnej prvej pomoci pri vzniku prvých príznakov cievnej mozgovej príhody.
Informácie o Svetovom dni cievnej mozgovej príhody odošlite e-mailom Moskovskému regionálnemu centru lekárskej prevencie (pobočka lekárskej prevencie GAUZMO KTsVMiR) [e-mail chránený] do 1. decembra 2016.